Hace algunos años Amber O’Hearn, una de las mayores experimentadoras y profesionales de la salud en los campos de la nutrición evolutiva y su aplicación en la salud -desde una base eminentemente carnívora-, publicaba en sus redes sociales uno de los mejores tweets simples, llanos, directos y difíciles de rebatir completamente. En él hablaba de las “ideas perfectamente consistentes” mediante las cuales puedes estar de acuerdo con un planteamiento nutricional y a su vez también estar de acuerdo con otro que aparentemente es lo contrario. Aparentemente. Una vez que despejas las incógnitas en esa ecuación te das cuenta de que el “aparentemente” es un equívoco y una estrategia utilizada por muchos para tratar de desacreditar tu postura nutricional. Te lo voy a explicar.

Puedes creer que los carbohidratos no causan síndrome metabólico, tenemos el ejemplo de los Kitavas, y también que la restricción de carbohidratos es generalmente el mejor tratamiento para el síndrome metabólico.
Puedes creer que el humano puedes subsistir con dietas altas en hidratos de carbono y también creer que los humanos están especialmente adaptados a la cetosis.
Puedes creer que ciertas poblaciones difieren en tolerancias alimentarias (¿respuestas inmunes adquiridas?) y habilidades genéticas para derivar su nutrición desde las plantas y también que la forma biológica de algunos requerimientos alimentarios para nuestra especie está altamente condicionado.
Puedes creer que los humanos pueden subsistir comiendo una amplia variedad de animales y plantas y también que los alimentos de origen animal son alimentos de de mayor calidad que las de origen vegetal.
Puedes creer que las plantas y los animales siempre han sido incluidos en cierto grado en la dieta humana y también que los alimentos de origen animal fueron un requerimiento evolutivo pero los alimentos vegetales son opcionales cuando los de origen animal son los suficientemente disponibles.
Puedes creer que los humanos sanos “deberían” ser capaces de tolerar algunas plantas al margen de su toxicidad y el estrés tóxico puede ser incuso utilizado médicamente y que una dieta carnívora es terapéutica y beneficiosa, debido parcialmente a su reducida carga tóxica.
¿Causan los Carbohidratos Síndrome Metabólico?
Los críticos de los enfoques bajos en hidratos de carbono suelen plantear una pregunta intrigante: «Si los carbohidratos hacen engordar, ¿cómo es posible que poblaciones cuyo consumo de carbohidratos es elevado no muestren señales de problemas metabólicos o sobrepeso?»
En las próximas líneas, exploraré en detalle seis factores que, desde mi perspectiva, contrarrestan el aumento de peso en estas poblaciones.
Este cuestionamiento fundamental plantea la importancia del tipo de carbohidrato y la influencia de una serie de factores que operan en oposición a la mera ingesta de estos nutrientes. Es fundamental comprender que estos factores no se replican en nuestras sociedades modernas y que no tenemos garantía de que mantenerlos resulte en que nuestra población deje de ganar peso.
Es crucial recordar que incluso poblaciones históricamente delgadas, como las orientales, Francia, Japón y otros países, están experimentando un alarmante aumento en los niveles de obesidad, al igual que aquellos más afectados por esta epidemia.
Aunque no tenemos una comprensión precisa de por qué algunos individuos en lugares como la Isla de Kitava, donde la ingesta de carbohidratos es significativa, logran mantenerse delgados sin sobrepeso, parecen surgir patrones comunes en estas poblaciones. Estos patrones incluyen una baja carga glucémica de carbohidratos, un consumo mínimo de azúcar, una vida activa con constante movimiento, prácticas de ayuno estacional y, por último, la incorporación de ácidos grasos poliinsaturados procedentes de fuentes de alimentos reales en su dieta.
Aquí presento una lista de seis factores interconectados que, de una forma u otra, están relacionados entre sí y pueden explicar por qué estas poblaciones mantienen su salud y peso de manera óptima.
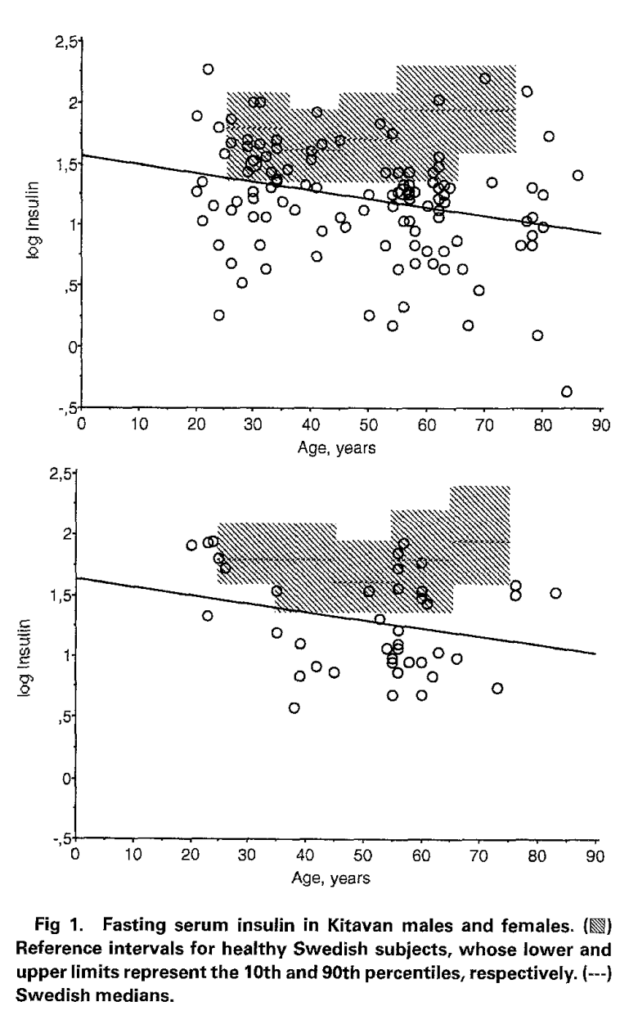
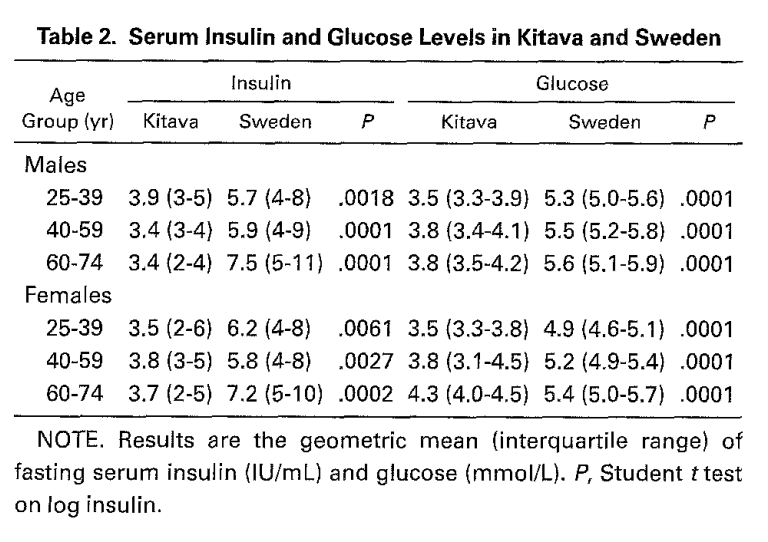
Los Kitavas. ¿La excepción que confirma la regla o una mala comprensión de su estilo de vida? El aumento de los niveles de insulina en suero se ha asociado con la obesidad abdominal y la hipertensión arterial en sociedades occidentales ricas, donde es común que la insulina, el peso corporal y la presión arterial aumenten con la edad. Se cree que este aumento en los niveles de insulina refleja la resistencia a la insulina, un factor bien conocido en el síndrome metabólico. Sin embargo, se ha observado que en la mayoría de las poblaciones no occidentalizadas, el peso corporal y la presión arterial no aumentan con la edad y la obesidad abdominal es rara o inexistente. La pregunta clave es si los niveles de insulina en suero también siguen este patrón en estas poblaciones no occidentalizadas. Para abordar esta cuestión, se llevaron a cabo mediciones de los niveles de insulina en suero en ayunas en un grupo de 164 horticultores de subsistencia en la isla de Kitava, en las Islas Trobriand de Papua Nueva Guinea, con edades comprendidas entre los 20 y los 86 años. Estos habitantes de Kitava tienen una dieta insignificante en alimentos occidentales, y las enfermedades cardiovasculares, como los accidentes cerebrovasculares y las cardiopatías isquémicas, son poco frecuentes en esta población. Además, el índice de masa corporal (IMC) y la presión arterial diastólica son bajos en los habitantes de Kitava. Los resultados mostraron que los niveles de insulina en suero en ayunas eran significativamente más bajos en Kitava que en Suecia en todas las edades, con una diferencia estadísticamente significativa. Por ejemplo, en personas de entre 50 y 74 años, la concentración media de insulina en Kitava era solo el 50% de la observada en Suecia. Además, mientras que la insulina sérica disminuía con la edad en Kitava, aumentaba en Suecia en sujetos mayores de 50 años. Los factores de edad, IMC y, en el caso de las mujeres, la circunferencia de la cintura predijeron de manera notable los niveles de insulina en Kitava en el grupo de edad de 50 a 74 años cuando se aplicaron a varias ecuaciones de regresión lineal definidas para predecir los niveles en Suecia. Estos hallazgos sugieren que los niveles bajos de insulina en suero que disminuyen con la edad en Kitava son consistentes con la evidencia de que el estilo de vida occidental es una causa principal de resistencia a la insulina. Además, los bajos niveles de insulina en suero pueden explicar en parte la baja prevalencia de enfermedades cardiovasculares en los habitantes de Kitava y probablemente están relacionados con su delgadez marcada. En resumen, este estudio respalda la idea de que los patrones de alimentación y el estilo de vida occidental pueden desempeñar un papel importante en los niveles de insulina y, por ende, en la salud metabólica y cardiovascular.
Factor 1. Carga e Índice Glicémico e impacto insulínico
No todos los carbohidratos son iguales, y esto se debe a que no todos desencadenan la misma respuesta en nuestro organismo. De ahí, la importancia de otro punto clave: que el porcentaje de carbohidratos que un individuo consume no sea evaluado de la misma manera que la cantidad absoluta de carbohidratos que ingiere. Imagina a un oriental disfrutando de un bol de arroz, acompañado de tamari (una salsa fermentada que puede llevar hasta un mes de preparación) y vinagre de arroz (reconocido por sus efectos reguladores de los niveles de azúcar en sangre), todo esto junto con carne de ternera al horno.
Ahora, piensa en un occidental con su comida de arroz, pero acompañada por una salsa de tomate que contiene azúcar añadido, probablemente aditivos y saborizantes. La carne de ternera se adereza con una salsa procesada que contiene aceites refinados y jarabe de maíz con alto contenido en fructosa. Además, una bebida de cola y, por si fuera poco, una porción de pan.
¿Ves la diferencia? Es evidente. Cualquier cambio que reduzca la carga glicémica tendrá un impacto positivo en los niveles de insulina, y estos efectos positivos influirán en la disminución del almacenamiento de grasa.
Este es el punto clave: no solo se trata de cuánta cantidad se consume, sino también de cómo se combinan los alimentos y qué tipo de carbohidratos se ingieren.
Factor 2. El azúcar pasa inadvertido en su consumo.
Llámalo como quieras: azúcar, jarabe de maíz con alto contenido en fructosa (HFCS, por sus siglas en inglés), edulcorantes, endulzantes naturales, fructosa…
Pero lo cierto es que, sin importar cómo lo nombramos, su impacto en nuestra ingesta diaria, e incluso temporal, a menudo pasa desapercibido. Se consume sin que le prestemos la debida atención.
El Dr. Fung, en su análisis, señala un círculo vicioso que merece ser destacado. Existe un patrón definido: a medida que se consume más azúcar, se necesita aún más azúcar. Este aumento en la necesidad de azúcar conduce a una mayor glucotoxicidad. La glucotoxicidad, a su vez, tiene un efecto considerable en la regulación de la insulina. Cuanto mayor es la liberación de insulina, mayor es la probabilidad de desarrollar resistencia a la insulina, un fenómeno similar a lo que ocurre con los antibióticos. La resistencia a la insulina, a su vez, resulta en un mayor almacenamiento de grasa y una menor capacidad de oxidarla desde una perspectiva fisiológica.
Factor 3. Actividad Física y Movimiento.
Es posible que asocies la actividad física con una hora en el gimnasio, levantamiento de pesas, hipertrofia, tu sesión diaria de CrossFit o tu clase de spinning. Sin embargo, permíteme decirte que eso representa apenas el 0,01% de lo que realmente significa la actividad física en las poblaciones mencionadas anteriormente. La verdadera comprensión de la actividad física radica en la noción de que el movimiento es el eje central de la vida diaria de cualquier individuo.
No se trata de contar los pasos con una aplicación, calcular el VO2Máx gastado ni medir los niveles de fuerza y hipertrofia en un entrenamiento. Más bien, se trata de reconocer que la rutina diaria proporciona estímulos que ningún gimnasio, sala de ejercicios o modalidad deportiva puede replicar.
Este enfoque puede ser un factor esencial para mantener un peso saludable.
Es importante destacar que esto no se trata exclusivamente del gasto calórico. Con mucho gusto, puedo proporcionarte un artículo de hace algunos años que demuestra que el gasto calórico estimado en un día no difiere significativamente entre poblaciones como los Hadza (un pueblo cazador-recolector en África) y poblaciones occidentales. Como sabes, no suelo enfocarme en las calorías, pero esto subraya la relevancia de la actividad física y el movimiento en lugar de la mera contabilidad calórica.

Factor 4. Restricción de Alimentación y Ayuno
Si bien es cierto que la estacionalidad y la disponibilidad de alimentos según la temporada (es decir, qué se come) varían según la ubicación geográfica de las poblaciones «saludables», existe una pauta colectiva que se repite en todas ellas: los intervalos de alimentación, es decir, cuándo no se come.
Esta pauta, que podríamos denominar como ayuno sin connotaciones religiosas, presenta una similitud constante: la falta de acceso constante a los alimentos. En contraste, la mayoría de las sociedades actuales que se consideran «saludables» tienen horarios de comida muy estructurados, que dependen directamente de la luz del sol o de la llegada de la oscuridad, lo que indirectamente determina cuándo deben comer.
Por lo tanto, es común encontrar ventanas de tiempo cortas o largas para la ingesta de alimentos en función de la estación del año. Además, independientemente de la estación, parece que es una práctica común mantener un período de ayuno de aproximadamente 12 horas entre la última comida del día anterior y la primera del día siguiente.
Estas poblaciones no necesitan que un profesional de la salud les recuerde que el desayuno es la comida más importante del día, que los cereales integrales deben ser parte de la primera ingesta para mantener niveles de energía elevados o que es aconsejable (aunque se exprese más como una obligación) tener una «comida trampa» durante el fin de semana para mantener una relación saludable con la comida. En cambio, siguen un patrón de ayuno natural basado en la disponibilidad de alimentos y las señales de su cuerpo.
Factor 5. Consumo de Grasas PUFA Omega-6
Como probablemente hayas leído en algunas de mis publicaciones, siempre enfatizo la importancia de limitar los aceites vegetales derivados de semillas, ya que son un elemento crucial para recuperar, mantener o mejorar nuestra salud.
Estos aceites vegetales ricos en ácido linoleico tienen el potencial de generar inflamación en niveles exacerbados debido a su naturaleza potencialmente tóxica. El ácido linoleico y algunos subproductos de los ácidos grasos poliinsaturados omega-6 son contribuyentes fundamentales en el desarrollo de enfermedades metabólicas y en la formación de placas ateroscleróticas, como han demostrado numerosas investigaciones científicas de alto impacto.
Sin embargo, es importante destacar que no todos los ácidos grasos omega-6 son iguales, y el impacto negativo en la salud no solo se debe a un alto consumo de omega-6, sino también a la falta de equilibrio con otro ácido graso poliinsaturado esencial para la salud: el omega-3.
Por lo tanto, al igual que con los carbohidratos, no todos los ácidos grasos poliinsaturados omega-6 son iguales. El ácido linoleico es un componente predominante en los aceites vegetales de semillas y en la mayoría de los alimentos ultraprocesados, y se considera altamente tóxico para los seres humanos.
Aquí es donde se complica la situación. Los niveles bajos de ingesta de ácido docosahexaenoico (DHA) y ácido eicosapentaenoico (EPA), que son tipos de omega-3, se han relacionado con eventos cardiovasculares. Además, las proporciones relativas de DHA: ácido araquidónico (un tipo de omega-6) y EPA: ácido araquidónico pueden estar relacionadas con diversas patologías.
Lo que aún está por definirse y es objeto de investigación es si altos niveles de ácido araquidónico en comparación con DHA y EPA son actores principales en la inflamación y contribuyen a la aparición de enfermedades cardiovasculares. A pesar de esto, disponemos de datos que sugieren que altos niveles de omega-3 tienen un efecto protector, independientemente de la cantidad de omega-6 consumida.
Factor 6. Inhibición del Ciclo de Randle
El ciclo de Randle, también conocido como regulación de Randle o ciclo glucosa-ácidos grasos, es un concepto fundamental que describe cómo el cuerpo humano regula y utiliza diferentes fuentes de energía, como la glucosa y los ácidos grasos, para mantener su equilibrio energético y funcionar correctamente.
El cuerpo humano obtiene energía principalmente de dos fuentes: la glucosa, que proviene de los carbohidratos que consumimos, y los ácidos grasos, que se almacenan en forma de grasa en nuestro organismo y se movilizan cuando necesitamos energía.
El ciclo de Randle es un proceso de regulación que determina cuál de estas fuentes de energía se utilizará en un momento dado. Cuando hay suficiente glucosa en la sangre, el cuerpo prefiere utilizarla como su principal fuente de energía y reduce la utilización de los ácidos grasos. Sin embargo, en situaciones de bajo nivel de glucosa, como durante el ayuno o el ejercicio intenso, el cuerpo cambia su preferencia y comienza a utilizar los ácidos grasos como fuente de energía.
Este proceso está influenciado por hormonas clave, como la insulina, que promueve la entrada de glucosa en las células y disminuye la utilización de ácidos grasos, y otras hormonas como el glucagón y la adrenalina, que estimulan la liberación de ácidos grasos almacenados y su uso como fuente de energía.
La flexibilidad metabólica proporcionada por el ciclo de Randle es esencial para garantizar que las células y los tejidos obtengan la energía necesaria en diferentes situaciones, como durante la actividad física, el ayuno o los cambios en los patrones de alimentación. Permite que el cuerpo se adapte de manera eficiente a estas variaciones y mantenga un suministro constante de energía para un funcionamiento óptimo.
Históricamente, algunas poblaciones han mantenido dietas tradicionales caracterizadas por ser ricas en carbohidratos y moderadamente bajas en grasas y proteínas animales. Estas dietas han estado influenciadas por factores como la disponibilidad de alimentos locales y las costumbres culturales.
Okinawa, Japón: Los habitantes de la isla de Okinawa en Japón han seguido una dieta tradicional basada en vegetales, arroz y pescado. Su alimentación es baja en grasas saturadas y proteínas animales, pero rica en carbohidratos complejos y antioxidantes. Los okinawenses son conocidos por tener una de las esperanzas de vida más largas y una baja incidencia de enfermedades crónicas.
Zonas Azules: Las Zonas Azules, que incluyen áreas como Ikaria en Grecia, Loma Linda en California y la península de Nicoya en Costa Rica, son regiones donde las personas tienden a vivir más tiempo y con una mejor salud. Estas poblaciones a menudo siguen dietas basadas en plantas, bajas en grasas saturadas y proteínas animales, y se centran en alimentos como verduras, legumbres, granos enteros y frutas.
Kitava, Papúa Nueva Guinea: Los habitantes de la isla Kitava han sido objeto de estudio debido a su dieta tradicional, que se basa principalmente en alimentos ricos en carbohidratos, como tubérculos, plátanos y batatas. Consumen cantidades mínimas de alimentos procesados y grasas saturadas, lo que se ha relacionado con una baja prevalencia de enfermedades cardiovasculares y diabetes.
¿Por qué una Restricción en CarboHidratos puede Revertir el Síndrome Metabólico y las Enfermedades Modernas?
El camino hacia el éxito en una intervención dietética a largo plazo está muy relacionado con la sostenibilidad a largo plazo. Para lograr mejoras duraderas en la salud, es esencial que los cambios en nuestros pensamientos y comportamientos sean resistentes con el tiempo y que tengamos un control efectivo sobre nuestra alimentación. Los profesionales de la salud cuentan con una variedad de técnicas para guiar a los pacientes hacia cambios de comportamiento duraderos, al mismo tiempo que los empoderan para asumir la responsabilidad de su propia salud y alcanzar mejoras sostenibles.
La restricción terapéutica de carbohidratos (TCR) emerge como una estrategia que otorga a los pacientes una ventaja fisiológica al controlar el hambre, incluso cuando reducimos la cantidad de calorías que consumimos y logramos perder peso. Esto representa una alternativa sostenible a las tradicionales dietas hipocalóricas para perder peso, que a menudo generan sensaciones de hambre y provocan el temido efecto rebote en el peso. Existe evidencia que sugiere que los alimentos ultraprocesados (UPF) pueden tener un impacto significativo en los antojos y en el control de la alimentación, promoviendo comportamientos alimentarios adictivos que obstaculizan nuestros esfuerzos por mejorar la salud y perder peso. La TCR elimina los UPF y, cuando se combina con enfoques psicológicos y conductuales, puede ofrecer una modalidad de tratamiento efectiva para abordar la alimentación adictiva.
Es fundamental destacar que la TCR se basa en evidencia científica sólida y desafía las pautas dietéticas convencionales que a menudo promueven un alto consumo de carbohidratos. Los profesionales de la salud tienen una responsabilidad ética de seguir los principios fundamentales de la medicina occidental, y uno de estos principios es «no causar daño». A la luz de la evidencia que respalda los efectos negativos de las dietas convencionales ricas en carbohidratos en la salud metabólica, la promoción de la TCR en beneficio de la salud pública se convierte en uno de los deberes éticos más apremiantes para los profesionales de la salud en la era moderna.

En este estudio científico, se arroja luz sobre la relación entre el síndrome metabólico (SMet) y la ingesta de carbohidratos en la dieta, independientemente de la obesidad en sí misma. El SMet está estrechamente vinculado a la obesidad y al riesgo cardiovascular, pero aún persiste la controversia sobre el papel de los carbohidratos en el tratamiento del SMet, especialmente cuando se mantiene un peso corporal constante.
Para abordar esta cuestión, se llevó a cabo un estudio en el que se reclutaron individuos obesos con diagnóstico de SMet. Estos participantes fueron sometidos a tres períodos de 4 semanas en los que se les proporcionaron dietas con diferentes niveles de carbohidratos. Importante destacar que la cantidad de proteína se mantuvo constante, y la cantidad de grasa se ajustó de manera isocalórica en todas las dietas.
Los resultados de este estudio revelaron hallazgos significativos. A pesar de mantener el mismo peso corporal a lo largo de las diferentes dietas, se observó que la dieta baja en carbohidratos (LC) tuvo efectos positivos en la oxidación de las grasas y fue más efectiva en la reversión del SMet. Esto fue especialmente notable en la normalización de los niveles elevados de triglicéridos, el bajo HDL-C y el fenotipo de subclase de LDL pequeño, que son características distintivas del SMet. Además, la restricción de carbohidratos también tuvo un impacto beneficioso en la composición anormal de ácidos grasos, otro aspecto emergente asociado con el SMet.
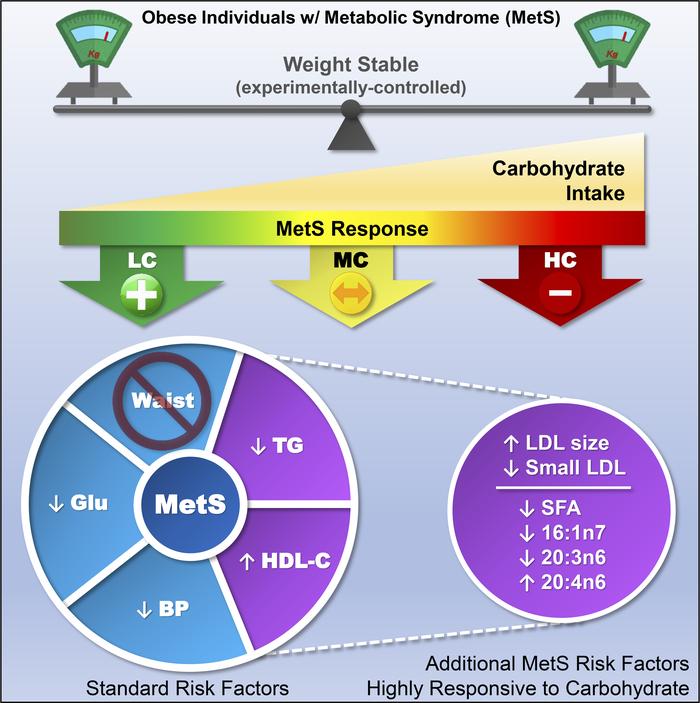
Un dato interesante a destacar es que, a pesar de que la dieta baja en carbohidratos contenía una cantidad considerablemente mayor de grasas saturadas en comparación con la dieta alta en carbohidratos, logró reducir la cantidad total de grasas saturadas y de palmitoleato en la sangre, al mismo tiempo que aumentó el araquidonato.
Estos resultados sugieren que la intolerancia a los carbohidratos en la dieta podría desempeñar un papel central en el desarrollo y tratamiento del SMet, incluso cuando el peso corporal se mantiene constante. Además, este estudio plantea preguntas importantes sobre la relación entre los carbohidratos y los lípidos en la sangre, lo que podría tener implicaciones significativas en la gestión del SMet y el riesgo cardiovascular.
«Al final de nuestra jornada clínica, volvemos a casa pensando: «Las mejoras clínicas son tan grandes y obvias, ¿por qué otros médicos no las entienden?». Los pacientes comprenden fácilmente la restricción de carbohidratos: debido a que los carbohidratos en la dieta aumentan la glucosa en sangre, y como la diabetes se define por un nivel alto de glucosa en sangre, tiene sentido reducir los carbohidratos en la dieta. Al reducir los carbohidratos en la dieta, hemos podido disminuir la dosis de insulina de los pacientes hasta 150 unidades por día en 8 días, con una marcada mejora en el contro glucémico e incluso la normalización de los parámetros glucémicos”.
—Eric Westman, MD, MHS
En el contexto de los desórdenes metabólicos como la resistencia a la insulina y la glucosa desregulada, la restricción de carbohidratos ha demostrado su eficacia en numerosas ocasiones.
La historia de la reducción de carbohidratos en la dieta como terapia para la diabetes ha experimentado cambios significativos a lo largo del tiempo. Antes y después del descubrimiento de la insulina, esta estrategia fue ampliamente adoptada como enfoque terapéutico principal, junto con la reducción total de la ingesta calórica. La razón subyacente radicaba en que tanto la diabetes tipo 1 como la diabetes tipo 2 involucran alteraciones en el metabolismo de los carbohidratos, con la hiperglucemia como síntoma principal. La intuición sugería que reducir los carbohidratos podría mejorar este problema, y los experimentos respaldaban consistentemente esta idea.

Sin embargo, varios factores contribuyeron a cambios en esta perspectiva. La aparición del paradigma bajo en grasas llevó a percibir a las grasas como una amenaza mayor que los carbohidratos eliminados, a pesar de los beneficios inmediatos en la glucemia. Además, el descubrimiento de la insulina hizo que la diabetes se viera como una enfermedad hormonal, donde la insulina era esencial, relegando las consideraciones dietéticas a un segundo plano.
A pesar de la controversia que rodea a las dietas bajas en carbohidratos, han demostrado ser efectivas con bajo riesgo y alta adherencia. Al mismo tiempo, el paradigma bajo en grasas ha decepcionado en términos de resultados esperados, y los efectos secundarios de los medicamentos han generado preocupación. Esto plantea la pregunta de si debemos esperar a ensayos controlados aleatorios a largo plazo (ECA) o si debemos evaluar toda la información disponible.
Resumen
Cualquier cambio en tu estilo de vida (y alimentación) que suponga modificar estos 6 factores, tendrá un resultado óptimo, mejorará probablemente tus marcadores de salud y supondrá sin lugar a dudas un cambio positivo con resultados en todo tu perfil cardiometabólico.
Si bien queda mucho por investigar, todo apunta que de nuevo, los parámetros de longevidad y salud no son dependientes de una serie de alimentos sino de una serie de hábitos capaces de interrelacionarse.
Si el argumento escogido para criticar a una dieta baja en hidratos de carbono estaba basada en que las poblaciones “saludables” comen muchos carbohidratos te invito a que consumas lo que consumen ellos, con sus procesos alimentarios de fermentación, remojado y tratamientos “naturales”, sin sus saborizantes extendidos en tu mundo, su actividad física más allá de tus rutinas de gimnasio y batidos de whey entro otros.
Quizá se trate de experimentar y de hacer temblar estas hipótesis, ahora más que nunca la cuantificación y experimentación está más que justificada.
Si por otro lado, crees como yo, con los pies en el suelo, que es más fácil reducir el consumo de carbohidratos sin que estos supongan necesariamente la base de tu alimentación, bienvenid@ a bordo, bienvenid@ al equipo.
Referencias
Pontzer H, Raichlen DA, Wood BM, Emery Thompson M, Racette SB, Mabulla AZ, Marlowe FW. Energy expenditure and activity among Hadza hunter-gatherers. Am J Hum Biol. 2015 Sep-Oct;27(5):628-37. doi: 10.1002/ajhb.22711. Epub 2015 Mar 30. PMID: 25824106.
Lindeberg S, Eliasson M, Lindahl B, Ahrén B. Low serum insulin in traditional Pacific Islanders–the Kitava Study. Metabolism. 1999 Oct;48(10):1216-9. doi: 10.1016/s0026-0495(99)90258-5. PMID: 10535381.
Hyde PN, Sapper TN, Crabtree CD, LaFountain RA, Bowling ML, Buga A, Fell B, McSwiney FT, Dickerson RM, Miller VJ, Scandling D, Simonetti OP, Phinney SD, Kraemer WJ, King SA, Krauss RM, Volek JS. Dietary carbohydrate restriction improves metabolic syndrome independent of weight loss. JCI Insight. 2019 Jun 20;4(12):e128308. doi: 10.1172/jci.insight.128308. PMID: 31217353; PMCID: PMC6629108.
Feinman RD, Pogozelski WK, Astrup A, Bernstein RK, Fine EJ, Westman EC, Accurso A, Frassetto L, Gower BA, McFarlane SI, Nielsen JV, Krarup T, Saslow L, Roth KS, Vernon MC, Volek JS, Wilshire GB, Dahlqvist A, Sundberg R, Childers A, Morrison K, Manninen AH, Dashti HM, Wood RJ, Wortman J, Worm N. Dietary carbohydrate restriction as the first approach in diabetes management: critical review and evidence base. Nutrition. 2015 Jan;31(1):1-13. doi: 10.1016/j.nut.2014.06.011. Epub 2014 Jul 16. Erratum in: Nutrition. 2019 Jun;62:213. PMID: 25287761.