Cada vez con mayor frecuencia, en consulta, me encuentro con personas que presentan niveles bajos de vitamina D, incluso después de haber iniciado suplementación. Este fenómeno es intrigante y plantea una serie de preguntas importantes. En este primer post, exploraremos por qué puede ocurrir esta situación aparentemente contradictoria y cuáles podrían ser las soluciones potenciales.

Introducción. La Importancia de la Vitamina D y la Epidemia de Deficiencia
La vitamina D es una sustancia esencial para el funcionamiento óptimo de nuestro organismo, desempeñando un papel crucial en diversos procesos fisiológicos. Su deficiencia se ha convertido en una especie de epidemia silenciosa en la sociedad actual, y entender las razones detrás de esta problemática es fundamental para abordarla de manera efectiva.
A menudo denominada la «vitamina del sol», es esencial para mantener una buena salud. Su importancia radica en su capacidad para regular una amplia variedad de funciones en el cuerpo humano. Entre sus roles más destacados, se encuentra la promoción de la absorción de calcio y fósforo en el intestino, lo que es esencial para mantener huesos fuertes y sanos. Además, la vitamina D juega un papel clave en la función inmunológica, la regulación de la presión arterial, la salud cardiovascular y la prevención de enfermedades autoinmunitarias.
La deficiencia de vitamina D se ha convertido en una preocupación global. La razón detrás de esta epidemia de deficiencia es multifacética y muy compleja. Algunos de los elementos principales que contribuyen a esta problemática, pero no los únicos, son:
1. Falta de Exposición Solar Adecuada: La vitamina D se puede sintetizar en la piel cuando esta se expone a la luz solar ultravioleta B (UVB). Sin embargo, muchas personas pasan la mayor parte de su tiempo en interiores o usan protector solar, lo que limita la producción natural de vitamina D en la piel.
2. Dieta Inadecuada: A pesar de que la vitamina D se encuentra en alimentos como pescado graso, yema de huevo y productos lácteos fortificados, muchas personas no consumen suficientes alimentos ricos en vitamina D.
3. Resistencia a la Vitamina D: Algunas personas pueden tener una resistencia a la acción de la vitamina D en el cuerpo, lo que significa que, incluso si toman suplementos, los niveles de vitamina D en sangre no aumentan significativamente.
4. Enfermedades Subyacentes: Ciertas condiciones médicas, como la enfermedad renal crónica o trastornos gastrointestinales, pueden afectar la absorción y el metabolismo de la vitamina D.
Necesitas saber esto de la Vitamina D
Sin duda, la vitamina D desempeña un papel crítico en una variedad de aspectos de nuestra salud. Ya sea fortaleciendo nuestros huesos, respaldando nuestro sistema inmunológico o incluso influyendo en la salud mental, esta vitamina liposoluble es esencial para el funcionamiento adecuado de nuestro cuerpo.
La principal fuente natural de vitamina D proviene de los rayos ultravioleta (UV) del sol. Cuando estos rayos inciden en nuestra piel, desencadenan un proceso de síntesis que convierte la luz solar en vitamina D. Además, se encuentra en algunos alimentos como el pescado azul, las vísceras, los lácteos, las yemas del huevo o incluso algunos hongos. En casos en que la exposición solar y la dieta no proporcionan cantidades adecuadas, los suplementos de vitamina D se convierten en una necesidad para mantener niveles óptimos.
Sin embargo, a pesar de los esfuerzos por suplementar, a menudo nos encontramos con niveles bajos de vitamina D en los análisis. ¿Por qué ocurre esto? La respuesta entre algunas otras, se encuentra en el proceso de activación de la vitamina D en nuestro cuerpo. Después de ser adquirida del sol o los alimentos, la vitamina D debe pasar por dos hidroxilaciones para volverse activa.
La hidroxilación es una reacción química en la que se añade un grupo hidroxilo (-OH) a una molécula, modificando su estructura y función. En la síntesis de vitamina D, se realizan dos hidroxilaciones para activarla en el cuerpo.
La primera ocurre en el hígado, donde se convierte en 25-hidroxivitamina D (25(OH)D) o calcidiol. Luego, la segunda hidroxilación tiene lugar en los riñones, donde se transforma en 1,25-dihidroxivitamina D (1,25(OH)2D) o calcitriol, una forma biológicamente activa.
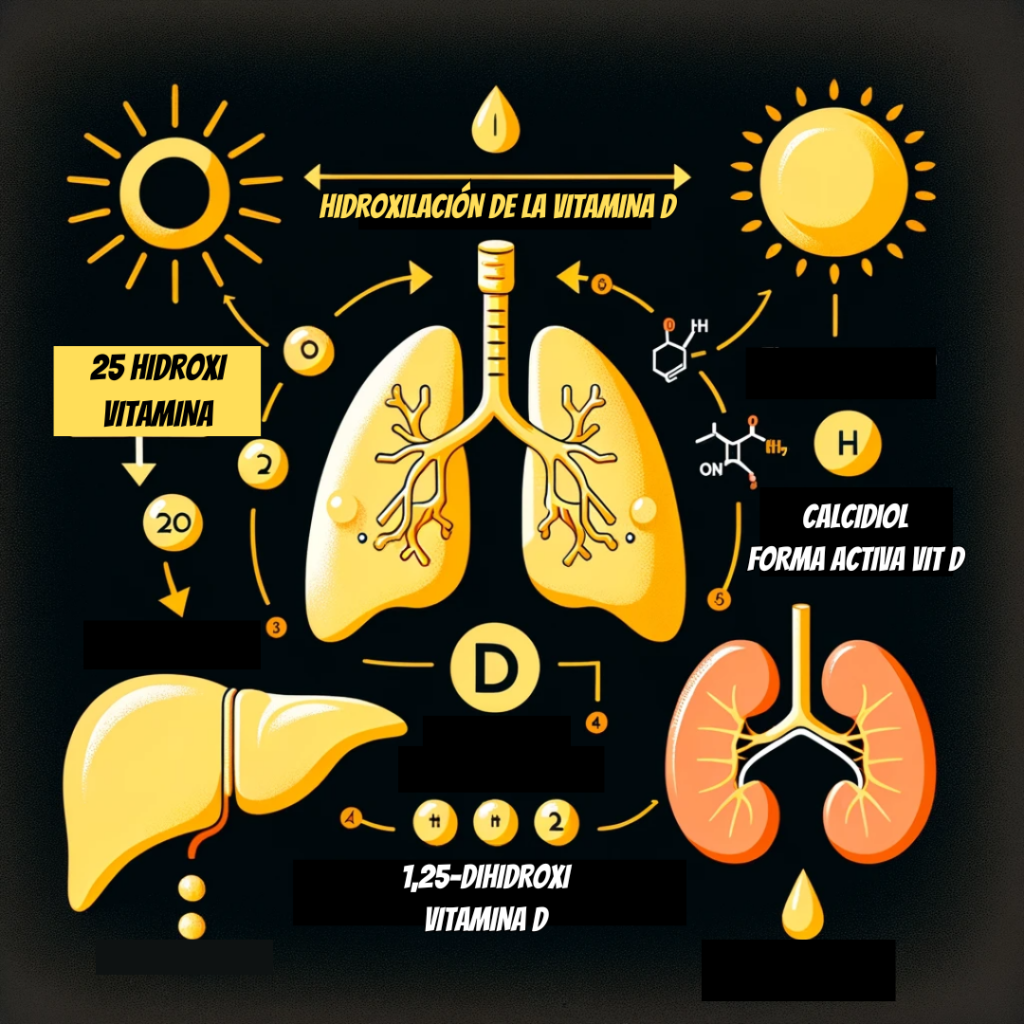
Este proceso es esencial para el funcionamiento efectivo de la vitamina D en nuestro cuerpo, incluida su capacidad para facilitar la absorción de calcio, mantener niveles adecuados de calcio en sangre, promover la mineralización ósea y apoyar la salud inmunológica y neuromuscular. No obstante, varios factores pueden interferir con esta conversión, incluida la resistencia a la vitamina D en algunos individuos, enfermedades subyacentes y otros factores desconocidos.
Optimizando la Síntesis y el Metabolismo de la Vitamina D
Exposición al Sol
El sol es indiscutiblemente la fuente más efectiva de vitamina D, y en áreas donde la exposición a los rayos UVB es suficiente, es crucial entender cómo obtener una exposición al sol saludablemente. Soy el primero que soy consciente de que para nuestra desgracia, lograr niveles ideales de vitamina D a través de la exposición solar puede ser un desafío en la vida moderna.
Varios factores entran en juego al considerar cuánto tiempo debemos estar al sol. Esto incluye la cantidad de piel expuesta al sol, nuestro tipo de piel y la intensidad de los rayos ultravioleta. Si aproximadamente el 60% de tu cuerpo está expuesto al sol, puedes aspirar a obtener entre 10,000 y 20,000 UI de vitamina D3 de esta manera.
Para aprovechar al máximo la exposición solar, las recomendaciones básicas deberían partir de aqui, tomar el sol de manera intencional al menos 3 veces por semana, siguiendo estas pautas según tu tipo de piel:
Piel clara: 15 a 20 minutos diarios.
Piel media: 25 a 30 minutos diarios.
Piel oscura: 40 a 45 minutos diarios.
¿Lo importante? Ser conscientes de que las limitaciones geográficas, el trabajo y los estilos de vida modernos a menudo dificultan alcanzar estos niveles de exposición solar de manera regular. Es precisamente en estos casos cuando la suplementación con vitamina D se convierte en una herramienta esencial para mantener niveles óptimos de esta vitamina en nuestro organismo.
No obstante mi recomendación con el fundamento de la coherencia evolutiva implica que todos los días te expongas a él como poco 15 minutos y con la menor cantidad de ropa posible.
Alimentación
La vitamina D es esencial para la salud de nuestros huesos, el sistema inmunológico y muchas otras funciones vitales en el cuerpo. Obtener suficiente vitamina D a través de la dieta es imprescindible, y ciertos alimentos son ricos en esta vitamina.
Alimentos de Origen Animal:
Mariscos: Los mariscos, como los camarones, las ostras y los cangrejos, son fuentes excelentes de vitamina D. Una porción de mariscos puede proporcionar una cantidad significativa de esta vitamina.
Huevos de Animales en Pasto: Los huevos de gallinas criadas en pasto tienden a tener niveles más altos de vitamina D en comparación con los huevos de gallinas en confinamiento. Consumir huevos de calidad puede contribuir a la ingesta de vitamina D.
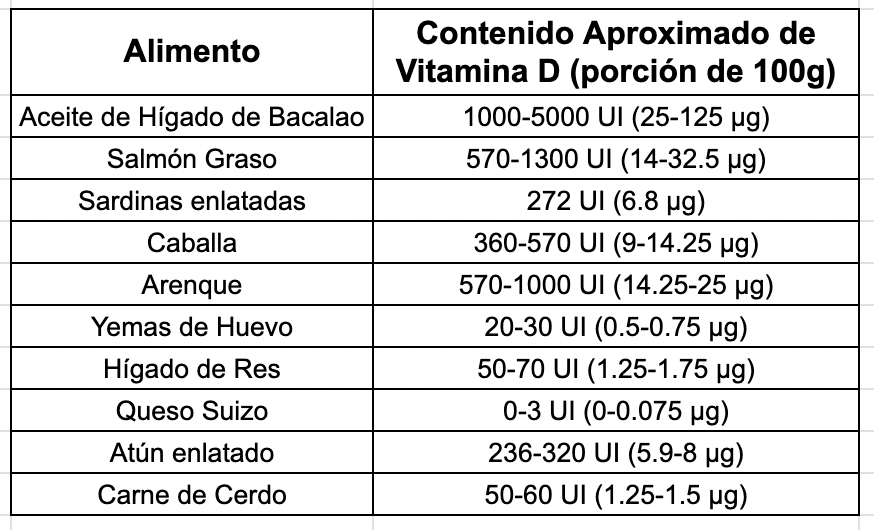
Carnes con Grasa: Carnes como el cerdo y el cordero, especialmente las variedades con más grasa, contienen vitamina D. La grasa en estas carnes puede albergar cantidades apreciables de esta vitamina.
Pescados: El pescado es una de las fuentes más ricas de vitamina D. El salmón, el atún, la caballa y el arenque son especialmente conocidos por sus altos contenidos de vitamina D.
Vísceras: Algunas vísceras, como el hígado, son ricas en vitamina D. Aunque no son alimentos que se consuman con frecuencia, debes introducirlos. Sí o sí. Pueden ser una fuente importante de esta vitamina en la dieta.
Huevas: Las huevas de pescado, como el caviar, son otra fuente de vitamina D. Son una exquisitez, pero también pueden contribuir a los niveles de vitamina D en la alimentación.
Setas:
Si bien la vitamina D rara vez se encuentra en alimentos vegetales, algunas setas, como los champiñones shiitake y maitake, pueden sintetizar vitamina D cuando se exponen a la luz ultravioleta. Sin embargo, la cantidad producida es generalmente menor en comparación con los alimentos de origen animal.
Recuerda que la exposición al sol también es una fuente clave de vitamina D para muchas personas. Combinar una dieta rica en alimentos de origen animal con una exposición solar adecuada puede ayudar a mantener niveles óptimos de vitamina D en el organismo.
No obstante, surge una pregunta intrigante: ¿qué sucede si, a pesar de la suplementación o la alimentación, seguimos experimentando niveles bajos de vitamina D? La respuesta a esta cuestión nos lleva a explorar entre otras, la resistencia a la vitamina D, los déficits de micronutrientes y los impactos de nuestra vida diaria que abordaremos en detalle a continuación.
¿Que causa una absorción, síntesis o metabolismo deficiente de la Vitamina D?
Exposición Solar Insuficiente
La exposición solar puede no ser suficiente para producir la cantidad de vitamina D necesaria en muchas partes del mundo. Tanto la vitamina D activa como la inactiva pueden provenir de la alimentación basada en animales, pero el acceso a la luz solar es obligatoria durante los 365 días del año.
Te recomiendo la APP D- minder. D-Minder es una aplicación que ayuda a las personas a optimizar su producción de vitamina D mediante el seguimiento de la exposición solar y el cálculo de dosis adecuadas.
Ofrece recomendaciones personalizadas y seguimiento de niveles de vitamina D para mantener la salud ósea y la protección solar.
Es especialmente relevante en una dieta baja en carbohidratos basada en alimentos de origen animal que depende de la síntesis de vitamina D a partir del sol.
Accede:
https://apps.apple.com/es/app/d-minder-pro/id547102495
https://play.google.com/store/apps/details?id=com.ontometrics.dminder&hl=es&gl=US
Protectores solares
El uso de protector solar es esencial para proteger la piel de los daños causados por la radiación ultravioleta (UV) y reducir el riesgo de cáncer de piel y envejecimiento prematuro. Sin embargo, es importante ser consciente de que el uso de un protector solar con un factor de protección solar (SPF) alto puede tener un efecto en la capacidad del cuerpo para sintetizar vitamina D a partir de la exposición al sol.
El protector solar actúa como una barrera física o química que bloquea los rayos UVB del sol, que son necesarios para que la piel produzca vitamina D. Un SPF alto significa una mayor protección contra los rayos UVB, pero también reduce la cantidad de radiación UVB que llega a la piel. Como resultado, la síntesis de vitamina D se ve comprometida.

Accede aquí para aprender más sobre esto: https://www.instagram.com/p/CrBAtvsoJz0/
La Fructosa Impide la Conversion de Vitamina D
Es importante tener en cuenta que la fructosa presente en las frutas puede obstaculizar la conversión de la vitamina D inactiva en su forma activa.
La presencia de fructosa en las frutas puede influir en el proceso de conversión de la vitamina D inactiva en su forma activa en el organismo. La fructosa es un tipo de azúcar natural que se encuentra en muchas frutas y, aunque es parte de una alimentación saludable, su consumo excesivo puede tener implicaciones en la utilización de la vitamina D.
El mecanismo detrás de esto radica en cómo la fructosa afecta al hígado, donde tiene lugar la primera etapa de conversión de la vitamina D. Se ha observado que el consumo elevado de fructosa puede contribuir a una serie de problemas metabólicos en el hígado, incluida la interferencia en la conversión eficiente de la vitamina D inactiva en su forma activa, conocida como calcitriol.
Mala Interpretación de los resultados
Mucho ojo con los análisis clínicos, puesto que en numerosas ocasiones las mediciones son a partir de las formas inactivas.
Las analíticas de vitamina D evalúan dos formas clave: la vitamina D inactiva (25(OH)D) y la vitamina D activa (1,25(OH)2D o calcitriol). La 25(OH)D refleja los niveles generales de vitamina D en el cuerpo y se mide comúnmente. El calcitriol (1,25(OH)2D) es la forma activa que realiza funciones biológicas esenciales, como la regulación de la absorción de calcio y la mineralización ósea.
Problemas Intestinales
Problemas intestinales como la enfermedad de Crohn, la enfermedad celíaca y la fibrosis quística pueden afectar la absorción de vitamina D en el organismo debido a la inflamación y daño en el tracto gastrointestinal. Estas condiciones pueden disminuir la capacidad del intestino para procesar y absorber la vitamina D de los alimentos. Como resultado, las personas con estas enfermedades tienen un mayor riesgo de deficiencia de vitamina D, incluso si su ingesta dietética es adecuada.
Obesidad y Vitamina D
La relación entre la obesidad y la vitamina D es un tema de interés en la salud. Se ha observado que las personas con un índice de masa corporal (IMC) de 30 o más, lo que se considera obesidad, tienden a tener niveles de vitamina D en sangre más bajos.
Existen varias razones posibles para esta asociación. En primer lugar, la vitamina D es una vitamina liposoluble, lo que significa que se almacena en las células de grasa del cuerpo. En las personas con sobrepeso u obesidad, hay una mayor cantidad de tejido adiposo, lo que podría resultar en una mayor captación y almacenamiento de vitamina D en estas células, disminuyendo su disponibilidad en la circulación sanguínea.
Además, la obesidad también puede estar relacionada con una menor exposición al sol, ya que las personas con sobrepeso pueden ser menos activas al aire libre. La síntesis de vitamina D en la piel a través de la exposición solar es una fuente importante de esta vitamina.
Por último, la obesidad puede afectar la forma en que se metaboliza y se utiliza la vitamina D en el organismo, lo que puede contribuir a niveles más bajos en sangre.
Inflamación
La relación entre la inflamación y la vitamina D es un aspecto importante de la salud. Cuando el cuerpo experimenta procesos inflamatorios, como una respuesta a una lesión, una infección o una enfermedad crónica, se incrementa la demanda de vitamina D activa.
La razón detrás de esto radica en el papel de la vitamina D en el sistema inmunológico. La vitamina D desempeña un papel crucial en la regulación de la respuesta inmunológica, ayudando a mantener un equilibrio entre una respuesta inflamatoria adecuada y la prevención de respuestas inmunológicas excesivamente agresivas.
En situaciones de inflamación, el cuerpo necesita una cantidad adecuada de vitamina D activa para ayudar a controlar y modular la respuesta inmunológica. La vitamina D contribuye a reducir la producción de ciertas citoquinas proinflamatorias, lo que puede ayudar a prevenir una inflamación excesiva y dañina.
Por otro lado, la deficiencia de vitamina D puede llevar a una respuesta inmunológica hiperactiva y desequilibrada, lo que podría empeorar la inflamación y aumentar el riesgo de enfermedades autoinmunes y trastornos inflamatorios crónicos.
El Colesterol es Importante
La relación entre el colesterol y la vitamina D es un aspecto interesante de la nutrición y la salud. El colesterol desempeña un papel esencial en la producción de vitamina D en el organismo. Cuando la piel se expone a la luz solar, el colesterol en la epidermis se convierte en una molécula precursora llamada 7-dehidrocolesterol.
Esta molécula precursora es transformada por la radiación ultravioleta B (UVB) en la piel en vitamina D3, también conocida como colecalciferol. La vitamina D3 luego viaja al hígado y los riñones, donde se convierte en su forma activa, 1,25-dihidroxivitamina D, que es esencial para numerosas funciones en el cuerpo.
Sin suficiente colesterol en el cuerpo, la síntesis de vitamina D puede verse comprometida. Esto podría ser relevante para las personas que siguen dietas extremadamente bajas en grasas o que toman medicamentos para reducir el colesterol. Reducir drásticamente la ingesta de colesterol o tomar medicamentos que inhiben su producción podría afectar negativamente la capacidad del organismo para producir vitamina D de manera eficiente.
Cirugías de Pérdida de Peso
Las cirugías de pérdida de peso, como la cirugía bariátrica, pueden tener un impacto significativo en la absorción de nutrientes y, por lo tanto, en los niveles de vitamina D en el organismo. Estos procedimientos, que reducen el tamaño del estómago o modifican el intestino delgado, pueden limitar la capacidad del cuerpo para absorber adecuadamente los macronutrientes y las vitaminas de los alimentos.
La absorción de la vitamina D en el intestino delgado depende de la presencia de una serie de enzimas y transportadores específicos. Cuando se altera la anatomía del tracto gastrointestinal mediante cirugía, como en la cirugía bariátrica, esta absorción puede verse comprometida. Esto significa que incluso si se consume suficiente vitamina D a través de la dieta o los suplementos, el cuerpo puede tener dificultades para absorberla de manera eficaz.
Además, las cirugías de pérdida de peso a menudo se asocian con restricciones dietéticas significativas y una reducción en la ingesta de alimentos. Esto puede limitar la cantidad de vitamina D que una persona obtiene de su dieta, lo que agrava aún más el riesgo de deficiencia de vitamina D.
Interacción con medicamentos
La influencia de los medicamentos en los niveles de vitamina D es un aspecto importante a considerar en la salud y el bienestar. Algunos medicamentos pueden tener un impacto negativo en los niveles de vitamina D en el cuerpo, lo que puede tener consecuencias para la salud. A continuación, se mencionan algunas clases de medicamentos que pueden afectar los niveles de vitamina D:
Laxantes: Ciertos laxantes, especialmente los que contienen aceite mineral, pueden interferir en la absorción de la vitamina D en el intestino.
Esteroides: Los esteroides, como la prednisona, pueden reducir la absorción intestinal de calcio y fósforo, lo que a su vez puede afectar los niveles de vitamina D, ya que esta vitamina está relacionada con la absorción de minerales.
Medicamentos para las convulsiones: Algunos medicamentos antiepilépticos, como la fenitoína y el fenobarbital, pueden acelerar la descomposición de la vitamina D activa en el cuerpo, lo que puede dar como resultado niveles más bajos de esta vitamina.
Medicamentos para reducir el colesterol: Algunos medicamentos utilizados para reducir los niveles de colesterol, como la colestiramina y el colestipol, pueden interferir en la absorción de la vitamina D y otros nutrientes liposolubles.
Medicamentos para bajar de peso: Algunos medicamentos para la pérdida de peso, como el orlistat, pueden afectar la absorción de grasas y, por lo tanto, interferir en la absorción de vitamina D, que es liposoluble.
Medicamentos para la tuberculosis: Los medicamentos antituberculosos, como la rifampicina, pueden inducir la descomposición de la vitamina D activa, lo que puede resultar en niveles reducidos de esta vitamina en el cuerpo.
Suplementos de Calcio
El calcio y la vitamina D están estrechamente relacionados en el cuerpo y desempeñan roles cruciales en la salud ósea y otros procesos fisiológicos. Cuando se toman suplementos de calcio, es fundamental comprender cómo esto puede afectar la vitamina D activa.
La vitamina D es esencial para ayudar al cuerpo a absorber y utilizar el calcio de manera eficiente. Cuando los niveles de vitamina D son adecuados, esta vitamina activa facilita la absorción intestinal del calcio y su transporte hacia los huesos, lo que contribuye a la fortaleza ósea. Sin embargo, si se toman suplementos de calcio en exceso, puede ocurrir una descomposición acelerada de la vitamina D activa en el organismo.
Este proceso se debe a la retroalimentación negativa entre el calcio y la vitamina D. Cuando los niveles de calcio en sangre son elevados debido a la suplementación excesiva, el cuerpo puede detectar esta abundancia y reducir la producción de vitamina D activa. Esto se hace para evitar una acumulación excesiva de calcio en el cuerpo, que podría ser perjudicial.
Grasas y Vitamina D
Es importante comprender que la absorción de los suplementos de vitamina D está estrechamente relacionada con la presencia de grasas en la dieta. La vitamina D es una vitamina liposoluble, lo que significa que se disuelve en grasas y aceites, y su absorción en el intestino depende de la presencia de grasas dietéticas.
Cuando se toma un suplemento de vitamina D, especialmente si se trata de vitamina D3 (colecalciferol), este debe ser ingerido junto con una fuente de grasas saludables para mejorar su absorción. Sin la presencia de grasas en la dieta, la absorción de la vitamina D puede ser limitada y, como resultado, los niveles en sangre pueden aumentar solo de manera modesta o incluso no experimentar mejoras significativas.
Por lo tanto, para asegurar la efectividad de los suplementos de vitamina D, es recomendable tomarlos junto con alimentos que contengan grasas saludables, como aceite de oliva, aguacate, frutos secos o pescado graso. Esta práctica ayuda a facilitar la absorción de la vitamina D en el intestino y contribuye a alcanzar niveles óptimos en sangre.
Electrosmog Radiación electromagnética EMF
Uno de los factores involucrados en la aparición de resistencia o de la disfunción pasa por los campos electromagnéticos.
El impacto potencial del «electrosmog» en la vitamina D se basa en la hipótesis de que la radiación electromagnética, en particular las frecuencias de radiofrecuencia (RF) y microondas emitidas por dispositivos electrónicos y tecnologías inalámbricas, podría interferir con los procesos biológicos involucrados en la síntesis de vitamina D en la piel cuando esta se expone a la luz solar. Sin embargo, la evidencia científica sobre este efecto es limitada y controvertida, y se requiere más investigación para comprender completamente los mecanismos subyacentes.
Radiación Electromagnética y la Piel: La piel humana es capaz de sintetizar vitamina D cuando se expone a los rayos ultravioleta B (UVB) del sol. Los rayos UVB interactúan con el colesterol presente en la piel, desencadenando una serie de reacciones químicas que finalmente conducen a la producción de vitamina D activa.
Interferencia en la Síntesis de Vitamina D: La hipótesis sugiere que la radiación electromagnética, especialmente en frecuencias específicas de RF y microondas, podría interferir con las reacciones químicas que ocurren en la piel durante la síntesis de vitamina D. Se plantea que esta interferencia podría alterar la conversión del colesterol en vitamina D activa o influir en la actividad de las enzimas involucradas en este proceso.
Disminución de la Producción de Vitamina D: Si la radiación electromagnética efectivamente interfiere con la síntesis de vitamina D en la piel, esto podría llevar a una disminución en la producción de vitamina D activa en respuesta a la exposición solar. Como resultado, los niveles de vitamina D en el organismo podrían verse afectados, lo que potencialmente podría contribuir a la deficiencia de vitamina D en algunas personas.
Vitamina D y Genética
La genética desempeña un papel fascinante en la forma en que nuestro cuerpo maneja y utiliza la vitamina D. Existen genes específicos que codifican enzimas críticas para la conversión de la luz solar en la forma activa de la vitamina D y su posterior actividad dentro de las células.
-Uno de estos genes es el CYP2R1, que codifica la enzima hepática 25-hidroxilasa en el hígado. Esta enzima es esencial para convertir el colecalciferol (vitamina D) en 25 (OH) vitamina D, una forma intermedia de la vitamina D. Hay evidencia que muestra mutaciones en este gen como desencadenantes una forma de resistencia a la vitamina D y, en consecuencia, deficiencia de vitamina D.
-El riñón también juega un papel fundamental en la activación de la vitamina D. Un gen importante en este proceso es el CYP27B1, que codifica la enzima 1-alfa-hidroxilasa. Esta enzima es necesaria para convertir la 25 (OH) vitamina D inactiva en la forma activa 1,25 (OH) vitamina D. Polimorfismos en este gen pueden influir en la conversión y, si están presentes, pueden provocar resistencia a la vitamina D y deficiencia de vitamina D.
-Otro gen relevante es el que codifica la proteína de unión a GC. Mutaciones graves en este gen pueden conducir a resistencia a la vitamina D y deficiencia de vitamina D, ya que esta proteína es esencial para el transporte de la vitamina D en el torrente sanguíneo.
-El gen del receptor de vitamina D (VDR) también desempeña un papel crucial en esta historia. Mutaciones en el gen del VDR pueden ralentizar el proceso de regulación positiva de la vitamina D en la célula, lo que a su vez puede llevar a una forma de resistencia a la vitamina D y deficiencia de vitamina D.
El Boro, ese gran desconocido
El boro desempeña un papel relevante en la síntesis de vitamina D. Se cree que el boro puede influir en la actividad de ciertas enzimas, como la 24-hidroxilasa, que participan en la degradación de la vitamina D. Una deficiencia subclínica de boro podría afectar la actividad de estas enzimas, lo que potencialmente podría contribuir a una menor respuesta a la suplementación con vitamina D. Aunque se necesita más investigación, se sugiere que el boro podría tener una relación clave en la regulación de los niveles de vitamina D en el organismo.
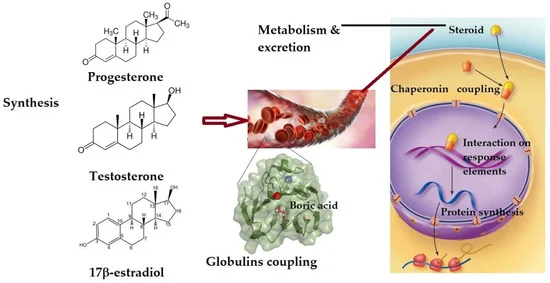
Te invito a que leas este post: https://www.jota-manifesto.blog/boro-deficit-de-vitamina-d-el-extraordinario-caso-de-angel-todo-lo-que-necesitas-saber/
Existe una deficiencia de boro muy presente en los suelos actualmente por lo que el boro a absorber es a veces inexistente.

Magnesio
El magnesio, un mineral esencial para nuestro cuerpo, desempeña un papel fundamental en el funcionamiento de la vitamina D. Estos dos elementos trabajan en conjunto en un intrincado equilibrio que afecta nuestra salud de diversas maneras.
El magnesio es un aliado en la síntesis de la vitamina D, y viceversa. La vitamina D, cuando se activa, puede aumentar la absorción de magnesio en nuestros intestinos, creando así un sistema de retroalimentación que mantiene los niveles de ambos nutrientes en equilibrio. Esta interacción es crucial para el correcto funcionamiento de nuestro organismo.
Uno de los aspectos interesantes es que el magnesio puede influir en la producción de una hormona llamada PTH (parathormona), que desempeña un papel clave en la regulación de los niveles de calcio en el cuerpo. Además, el magnesio también está involucrado en la determinación de la cantidad de receptores de vitamina D disponibles en nuestras células.
Si nos encontramos con una deficiencia de magnesio, puede llevar a una disminución en la síntesis y secreción de PTH, lo que a su vez afecta la disponibilidad de receptores de vitamina D en nuestras células diana. En otras palabras, una deficiencia de magnesio puede crear un desequilibrio en este sistema regulador tan importante.
Además de su influencia en la PTH, el magnesio también desempeña un papel crucial en la conversión de la vitamina D inactiva en su forma activa. Cuando no tenemos suficiente magnesio, esta conversión se ve obstaculizada, lo que puede llevar a síntomas asociados con la deficiencia de vitamina D, como debilidad ósea.
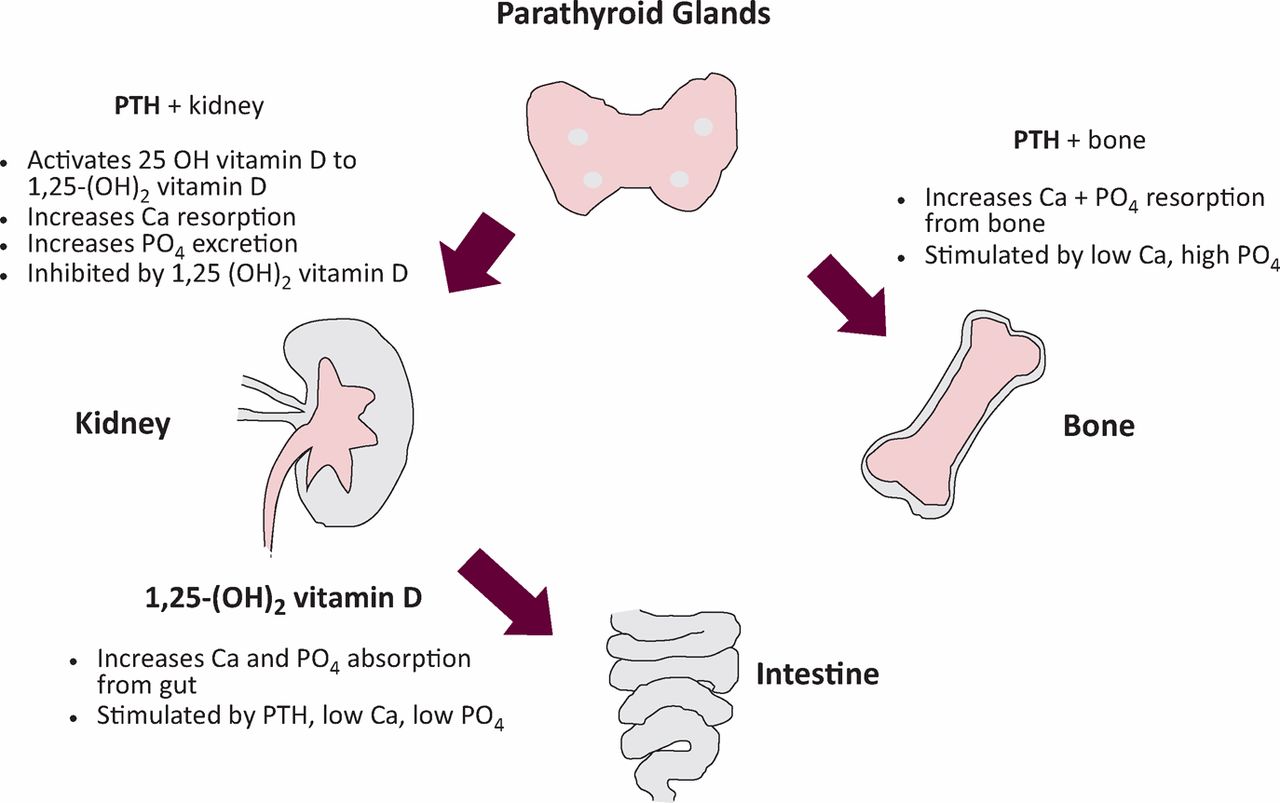
Hormona PTH
El hiperparatiroidismo es una condición en la que las glándulas paratiroides producen niveles elevados de la hormona paratiroidea (PTH). Esta hormona tiene un papel esencial en la regulación de los niveles de calcio y fósforo en el cuerpo. Sin embargo, cuando los niveles de PTH son excesivamente altos, pueden tener un impacto negativo en la conversión de la vitamina D inactiva en su forma activa y funcional.
La vitamina D inactiva, también conocida como 25-hidroxivitamina D (25(OH)D), debe sufrir una serie de transformaciones en el cuerpo para convertirse en su forma activa, llamada 1,25-dihidroxivitamina D (1,25(OH)2D) o calcitriol. Esta última forma es la que desempeña un papel crucial en la regulación de los niveles de calcio y fósforo, así como en la salud ósea.
Cuando los niveles de PTH son elevados, como ocurre en el hiperparatiroidismo, esta hormona tiende a inhibir la hidroxilación de la vitamina D inactiva en su forma activa. Esto significa que la conversión de 25(OH)D a calcitriol se ve comprometida, lo que puede dar como resultado niveles insuficientes de vitamina D activa en el organismo. Esto, a su vez, puede afectar negativamente la absorción de calcio en los intestinos y la mineralización ósea adecuada.
La importancia de la PTH (Hormona Paratiroidea)
La hormona paratiroidea (PTH) es una pieza fundamental en el contexto de la vitamina D y el equilibrio mineral en el cuerpo. Su función principal es regular los niveles de calcio y fósforo en la sangre, lo que tiene un impacto directo en la homeostasis mineral y ósea. La importancia de la PTH radica en su capacidad para mantener el equilibrio de estos minerales esenciales para múltiples procesos biológicos.
En relación con la vitamina D, la PTH desempeña un papel crucial en el metabolismo del calcio. Cuando los niveles de calcio en sangre disminuyen, las glándulas paratiroides secretan PTH. La PTH actúa de varias maneras para aumentar los niveles de calcio en el cuerpo:
Estimula la liberación de calcio de los huesos, lo que aumenta los niveles de calcio en sangre.
Aumenta la absorción de calcio en el intestino delgado.
Estimula la reabsorción de calcio en los riñones, evitando que se elimine en la orina.
En este contexto, la vitamina D se convierte en un actor importante. La forma activa de la vitamina D, el calcitriol, trabaja en conjunto con la PTH para regular la absorción de calcio en el intestino y facilitar su entrada en las células. Cuando los niveles de vitamina D son bajos, la absorción de calcio en el intestino se reduce, lo que puede llevar a una insuficiencia de calcio en el cuerpo.
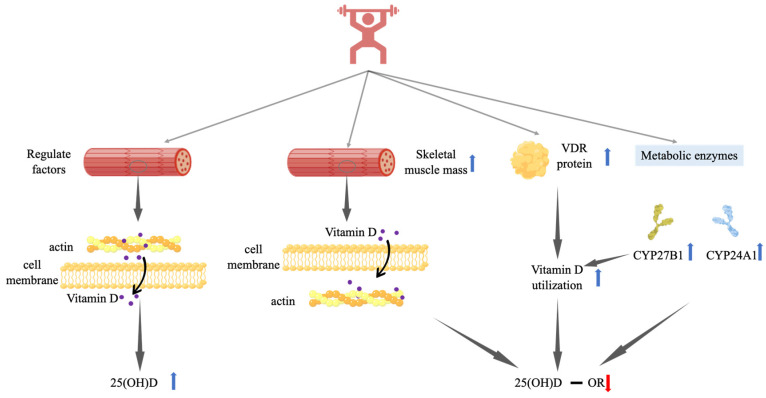
Posibles mecanismos del efecto del entrenamiento de resistencia sobre la 25(OH)D sérica. La vitamina D indica los metabolitos séricos de la vitamina D; - indica que no hay cambios significativos; ↑ indica un aumento significativo; y ↓ indica una reducción significativa. Los factores de regulación incluyen VDR, PTH, DBP y estado nutricional de vitamina D. La 25(OH)D-1α hidroxilasa, CYP27B1, puede convertir 25(OH)D en 1,25(OH)2D. La vitamina D 24-hidroxilasa, CYP24A1, es una importante enzima degradante de la vitamina D. Abreviaturas: VDR, receptor de vitamina D.
Es esencial evaluar los niveles de PTH en relación con la vitamina D, ya que una PTH exacerbada o excesivamente alta podría indicar una deficiencia de calcio o una disfunción en el metabolismo mineral, a menudo asociada con una deficiencia de vitamina D. Por otro lado, si la PTH está inhibida o suprimida, podría ser un signo de un exceso de vitamina D o una afección médica que afecta la regulación mineral.
El entrenamiento de resistencia puede tener efectos en los niveles de vitamina D en el cuerpo. Por un lado, el músculo esquelético puede liberar la forma inactiva de vitamina D, la 25(OH)D, lo que podría explicar por qué la suplementación de vitamina D junto con el entrenamiento de resistencia aumenta los niveles de 25(OH)D. Sin embargo, el entrenamiento de resistencia crónico por sí solo no parece afectar significativamente los niveles de PTH, una hormona que puede influir en la absorción y retención de 25(OH)D en las células musculares.
Además, el entrenamiento de resistencia puede aumentar la actividad de enzimas como el CYP27B1, que convierte la 25(OH)D en su forma activa, 1,25(OH)2D3, y también puede aumentar los niveles de VDR, que son receptores de vitamina D en el tejido objetivo. Sin embargo, el entrenamiento de resistencia también puede incrementar los niveles de CYP24A1, una enzima que degrada la 25(OH)D y la 1,25(OH)2D3, lo que podría explicar por qué los niveles séricos de 25(OH)D no se alteran significativamente en respuesta a este tipo de ejercicio.
Estos factores, en conjunto o de manera individual, pueden contribuir a la reducción o falta de cambio en los niveles de 25(OH)D en la circulación en respuesta al entrenamiento de resistencia.
Los hallazgos de la investigación científica han puesto de manifiesto que individuos con niveles elevados de vitamina D suelen exhibir un menor riesgo de diversas condiciones de salud, que abarcan desde el cáncer hasta las enfermedades cardíacas, pasando por la demencia y los trastornos de salud mental. Esta relación positiva se manifiesta de manera más acentuada en aquellos que adquieren su vitamina D a través de la exposición solar y una alimentación natural.
Sin embargo, cuando hablamos de la suplementación con vitamina D, con frecuencia no se logran los mismos efectos observados en personas con niveles naturales elevados de esta vitamina. Esto resalta la importancia crítica de la exposición al sol. Las personas que habitan en áreas con escasa radiación solar, especialmente durante los meses invernales, pueden hallar desafiante depender exclusivamente de los suplementos para mantener niveles óptimos de vitamina D. Por lo tanto, es fundamental procurar una exposición adecuada al sol, especialmente durante la temporada estival cuando la luz solar se presenta en abundancia.
Individuos que residen en zonas con baja irradiación solar pueden sopesar la posibilidad de trasladarse a áreas más soleadas o disfrutar de periodos vacacionales en lugares con mayor exposición solar para incrementar sus niveles de vitamina D de manera natural. A pesar de que los suplementos de vitamina D pueden brindar apoyo, es esencial destacar que podrían no proporcionar la totalidad de los beneficios vinculados con la producción natural de vitamina D en la piel.
Adicionalmente, existe una distinción entre las formas de vitamina D sintetizadas en la piel (colecalciferol sulfato) y la variedad presente en los suplementos (colecalciferol). La producción en la piel involucra una serie de compuestos, como el óxido nítrico, las endorfinas, el sulfato de colesterol y el calcitriol sulfato, que podrían contribuir a beneficios singulares para la salud que no se replican por completo con los suplementos de vitamina D. Es pertinente destacar que, a pesar de que los estudios epidemiológicos insinúan una correlación positiva entre niveles elevados de vitamina D y una mejor salud, los estudios de intervención no siempre corroboran estas asociaciones. Esta disparidad plantea cuestionamientos acerca de si la exposición solar brinda beneficios adicionales más allá de la producción de vitamina D o si las personas con mayor exposición al sol también se involucran en otras actividades saludables.
En definitiva, la conclusión es que la exposición real al sol perdura como un componente esencial de la salud en general. Aunque los suplementos de vitamina D pueden ser útiles, no deben considerarse como un sustituto integral de la exposición natural al sol. Priorizar el tiempo al aire libre bajo la radiación solar, incluso en regiones con una menor disponibilidad de luz solar, es fundamental para aprovechar al máximo los beneficios para la salud vinculados con la luz solar.
¿Resistencia a la Vitamina D?
La resistencia a la vitamina D es una condición en la que el cuerpo tiene dificultades para utilizar eficazmente la vitamina D, a pesar de tener niveles adecuados de esta vitamina en sangre. Esta resistencia puede manifestarse de varias maneras y puede estar relacionada con problemas en los receptores de vitamina D (VDR), enzimas involucradas en su metabolismo o factores genéticos y ambientales que interfieren con la función de la vitamina D.
La vitamina D y la vitamina A (retinol) trabajan juntas en el cuerpo. El calcitriol, la forma activa de la vitamina D, se une al receptor de vitamina D (VDR) en el núcleo celular, con la ayuda de los receptores de vitamina A, RXRA y RXRB. Esta colaboración es esencial para regular procesos biológicos clave y mantener la salud inmunológica. Mantener un equilibrio adecuado de ambas vitaminas a través de la dieta es beneficioso para la salud.
¿Cuáles con los mejores marcadores relativos a la Vitamina D?
Cuando se trata de analizar los niveles de vitamina D, es esencial considerar múltiples factores y realizar un perfil completo. Busque un laboratorio que pueda evaluar los siguientes parámetros, ya que son indicativos de la función adecuada:
1,25 OH Calcitriol: Debería estar dentro del rango de 50 a 100 ng/ml. 25-OH Vitamina D3: Los niveles óptimos oscilan entre 50 y 100 ng/ml. Niveles de vitamina A: Deben estar en el rango de 35 a 60 ug/dL. Magnesio Intraeritrocitario: Los niveles ideales son superiores a 5,5.0 mg/dL. Niveles de PTH: Deberían situarse entre 15 y 65 pg/mL. Niveles de calcio: La referencia es de 9.2 a 10.1 mg/dL.
Hay que observar que los niveles de calcitriol sean iguales o superiores a los de 25-OH D3. De lo contrario, podría indicar un problema con PTH alta o factores como infecciones, exposición a campos electromagnéticos (EMF) o una mutación en el gen CYP24A1. Además, la deficiencia de magnesio puede llevar a una mala absorción de vitamina D, lo que resultaría en niveles bajos a pesar de la suplementación.
La relación entre los niveles de vitamina A y vitamina D es crucial, ya que los niveles bajos de vitamina A pueden afectar la activación de los objetivos de VDR y limitar los beneficios terapéuticos. También es aconsejable considerar otros marcadores, como las enzimas hepáticas, la función renal (TFG y BUN) y la proteína total, para evaluar posibles problemas hepáticos, renales o de malabsorción.
Una evaluación completa de estos parámetros proporcionará una imagen más precisa de la salud de la vitamina D y su metabolismo en el organismo.
Protocolos de Actuación
Actividad Física
¿Puede el entrenamiento afectar a la funcionalidad de la vitamina D? La verdad es que la respuesta es un rotundo sí. Activa o pasivamente afecta. De modo pasivo el mecanismo es simple siempre que se de esta condición. Ejercicio físico en exteriores. Esto implica acceso a la luz solar y su exposición puede mejorar y optimizar los niveles.
En el sentido activo hay unas bases bioquímicas que voy a tratar de explicarte de un modo fácil.
El ejercicio de resistencia, como el entrenamiento de fuerza, tiene un impacto significativo en el sistema musculoesquelético, promoviendo el aumento de la masa muscular, la fuerza y la densidad ósea. Este aumento de masa muscular se debe a la activación de eventos de señalización muscular que estimulan la síntesis de proteínas a través de mTOR. Además, se ha observado que la proteína VDBP circulante puede internalizarse en las células del músculo esquelético, creando sitios de unión intracelular de alta afinidad para la 25(OH)D, una forma inactiva de vitamina D.
Este proceso permite que la 25(OH)D se distribuya en las células musculares, donde se une y se retiene hasta que la VDBP se descompone. Posteriormente, la 25(OH)D liberada se difunde desde las células musculares hacia la circulación, donde es inmediatamente capturada por la VDBP circulante. En resumen, el tejido muscular puede actuar como un importante tejido objetivo y reserva de almacenamiento extravascular para la vitamina D.
Estudios han demostrado que el aumento de masa muscular resultado del entrenamiento de resistencia conlleva a niveles de 25(OH)D séricos reducidos o sin cambios, lo que sugiere que el incremento de la masa muscular puede influir en los niveles de vitamina D.
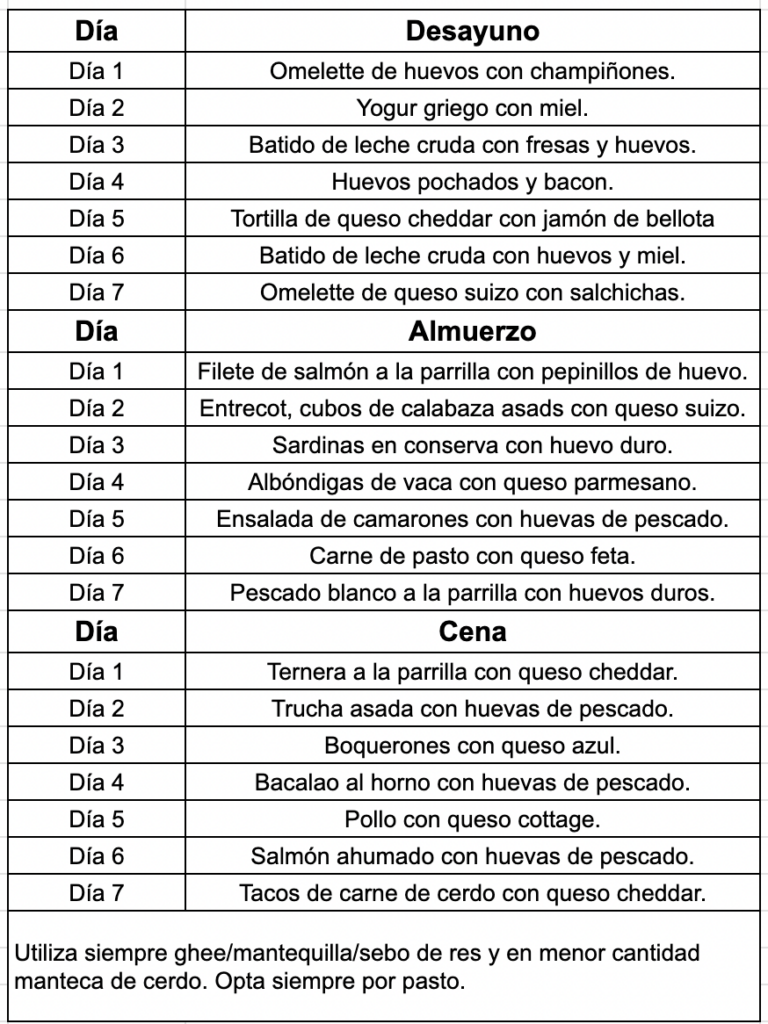
Alimentación
Ejemplo de Mi Menú en algunas ocasiones:
Apostando por el Detox Real
En el contexto de la vitamina D y su relación con los procesos de desintoxicación, es importante destacar tres aglutinantes de toxinas que pueden desempeñar un papel crucial en la eliminación de sustancias nocivas:
- Clorella: Esta alga es reconocida por su riqueza en micronutrientes y su capacidad para unirse a dioxinas, contribuyendo así a la desintoxicación de metales pesados. Sin embargo, es esencial ser consciente de la posible contaminación de las áreas donde se extrae la clorella del mar, ya que esto puede afectar su calidad y seguridad.
- Zeolita: Originada a partir de reacciones químicas volcánicas, la zeolita posee una carga negativa que le permite adherirse a metales pesados y pesticidas. Esto facilita su eliminación del organismo, contribuyendo así a reducir la carga tóxica.
- Carbón activo: Conocido por su eficacia en el tratamiento de problemas digestivos, el carbón activo también puede unirse a toxinas presentes en el tracto digestivo y expulsarlas a través de las deposiciones. Debemos tener en cuenta que su uso puede afectar la absorción de minerales y, en algunos casos, provocar estreñimiento.
Estos aglutinantes de toxinas ofrecen una valiosa ayuda en la capacidad del cuerpo para eliminar sustancias perjudiciales, lo que puede tener un impacto positivo en la salud general, incluyendo la absorción y metabolismo de la vitamina D.
Hábitos
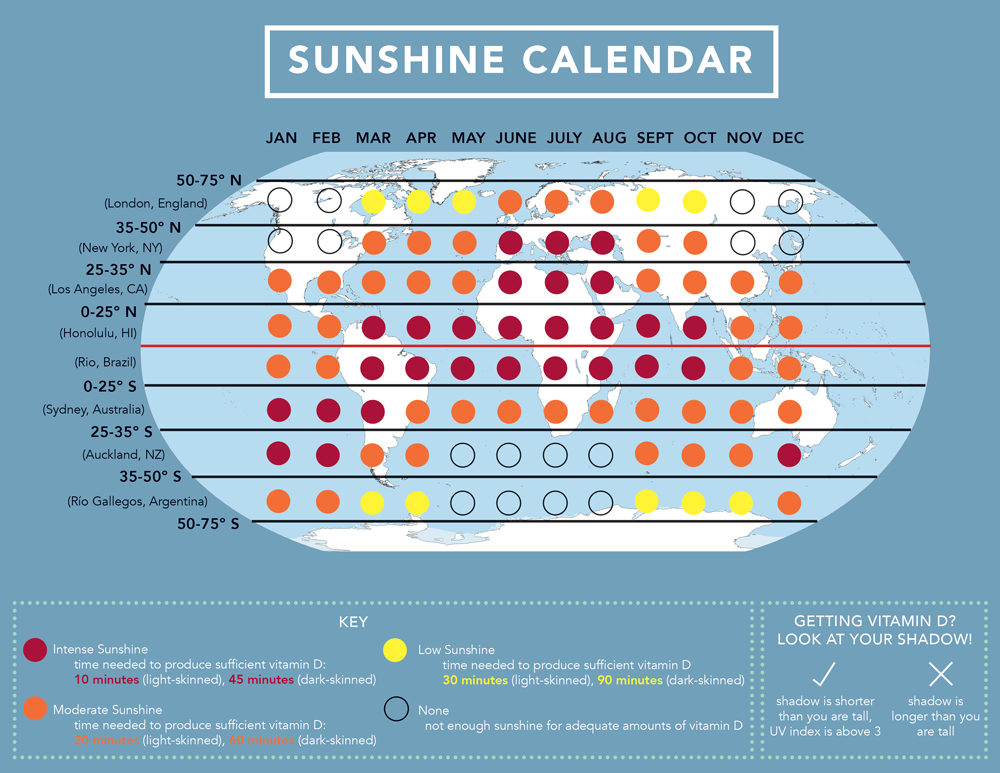
La vitamina D es esencial para nuestra salud y proviene de la síntesis de la radiación UVB, que representa una pequeña fracción de la luz solar total. Sin embargo, la disponibilidad de rayos UVB puede variar según la hora del día y la temporada del año, lo que significa que en ciertas épocas y lugares puede ser insuficiente para producir vitamina D de manera eficaz. La intensidad de los rayos UVB está estrechamente relacionada con la latitud geográfica, por lo que las ciudades ubicadas en la misma latitud tienden a tener una exposición similar a estos rayos, a menos que factores como la contaminación o la niebla interfieran.
Para determinar cuándo es más probable que puedas sintetizar vitamina D a partir de la exposición solar en tu ubicación, te recomendamos utilizar el mapa y el calendario a continuación:
- Encuentra tu ubicación y verifica en qué línea de latitud te encuentras.
- Luego, consulta el calendario de enero a diciembre para identificar los meses en los que es más probable que haya una buena disponibilidad de rayos UVB (representados en rojo en el mapa), una disponibilidad moderada (en naranja), baja (en amarillo) o inexistente (en transparente).

Recuerda que, para optimizar la síntesis de vitamina D, es importante estar al aire libre durante las horas de máxima exposición solar, que generalmente ocurren de 10 a. m. a 2 p. m., o cuando tu sombra sea más corta que tú. Esto te ayudará a aprovechar al máximo la luz solar disponible para la producción de vitamina D en tu ubicación.
Una vuelta de tuerca … ¿Y si no necesitáramos tanta vitamina D? La Evidencia Antropológica y lo que sabemos de los pueblos no industrializados.
Es innegable que durante la temporada estival, los rayos ultravioleta del sol (UV-B) desencadenan la producción de una cantidad considerable de vitamina D en nuestra piel a partir de un tipo específico de colesterol. Los científicos dedicados al estudio de la vitamina D respaldan la noción de que el sol es la principal fuente de esta vitamina. Esto se basa en datos que establecen una relación entre los niveles de vitamina.
A medida que nos movemos hacia zonas más al norte, experimentamos una menor cantidad de luz solar que incide sobre nosotros en ángulos cada vez más bajos. Los expertos que investigan la vitamina D generalmente coinciden en que, debido al ángulo más bajo del sol en ciertas latitudes, es prácticamente imposible satisfacer nuestras necesidades de vitamina D solo con la luz solar. Durante el invierno, en latitudes superiores a los 50°, la vitamina D no se sintetiza en la piel en absoluto. Además, la vitamina D tiene una vida media de aproximadamente tres semanas, lo que significa que, sin suministros adicionales, los niveles en nuestra sangre pueden caer por debajo de niveles críticos en tan solo dos meses.
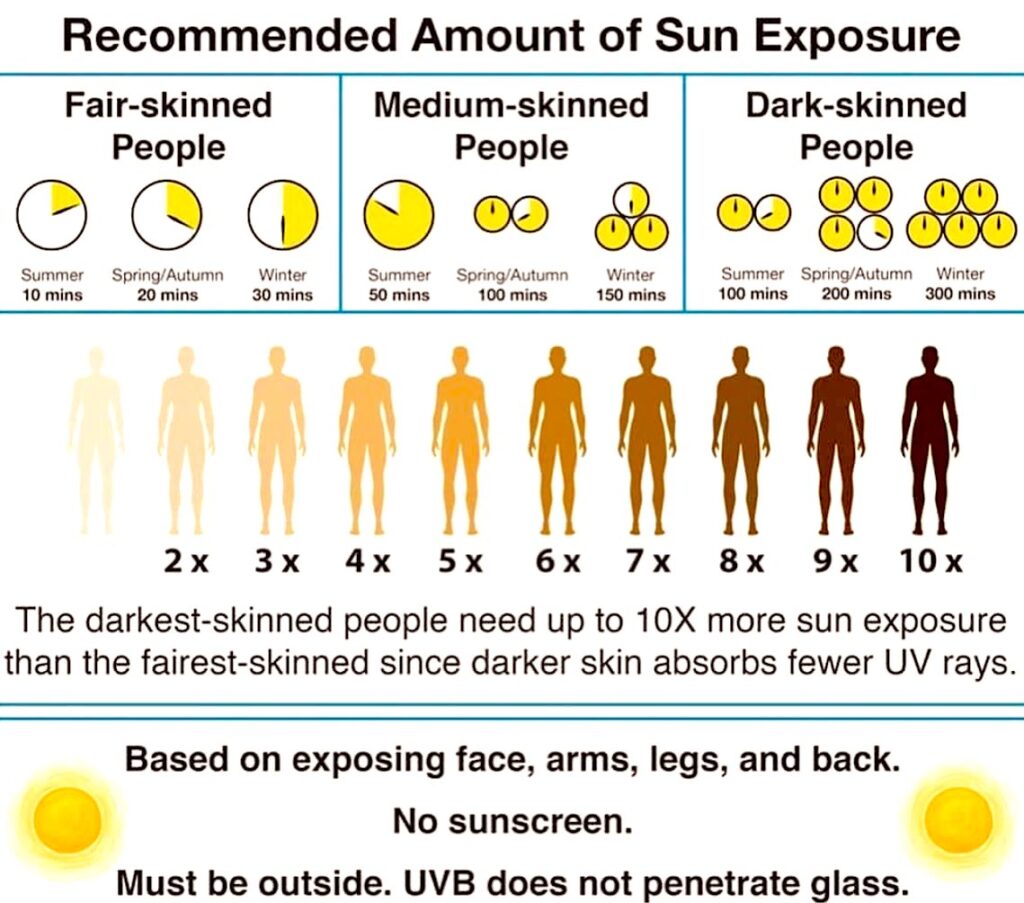
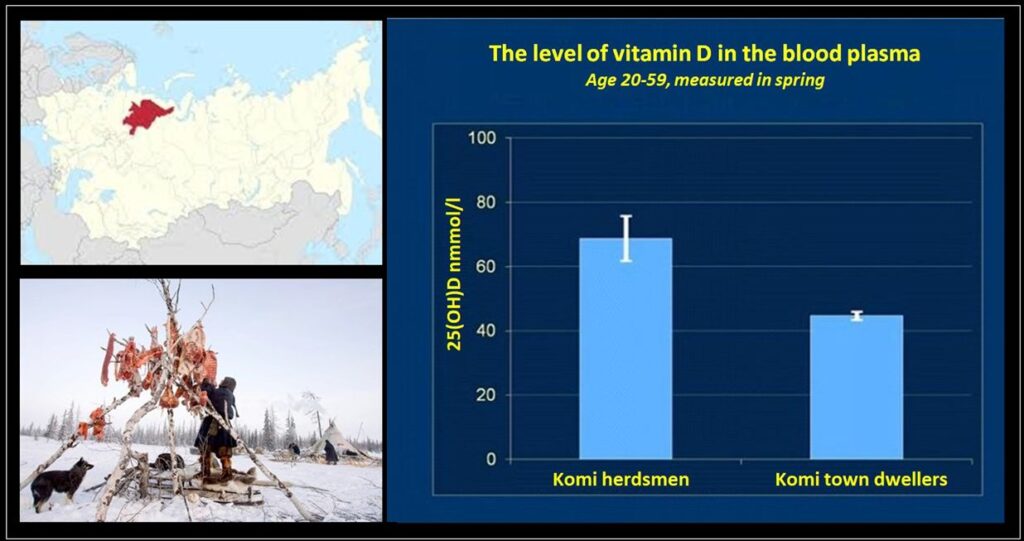
Sin embargo, es interesante reflexionar sobre el hecho de que históricamente, las regiones situadas por encima de los 50° de latitud han estado habitadas durante mucho tiempo. Por ejemplo, las tribus inuit colonizaron las regiones árticas hasta una altitud geográfica de 80° sin necesidad de suplementos de vitaminas o tumbonas. Diversos grupos humanos han vivido o aún viven en zonas más allá del Círculo Polar Ártico, donde la exposición solar es limitada debido a las condiciones climáticas extremas que les impiden desvestirse al aire libre. A pesar de ello, estas personas mantienen su salud y no presentan síntomas de deficiencia de vitamina D, desafiando así las costumbres y hábitos alimentarios de la civilización moderna. Un estudio reciente evaluó los niveles de vitamina D3 en dos grupos de la etnia Komi en Rusia: uno que seguía un estilo de vida tradicional, incluida una dieta basada en la cría de renos, y otro grupo que había abandonado su forma de vida tradicional para vivir en una ciudad a 30 kilómetros de distancia. Sorprendentemente, ambos grupos tenían una exposición similar a la luz solar, ya que usaban ropa gruesa de invierno que cubría todo su cuerpo al aire libre. Sin embargo, los niveles de vitamina D3 en el grupo que había adoptado un estilo de vida no tradicional en la ciudad eran considerablemente más bajos, mientras que el grupo que mantenía su estilo de vida y dieta tradicionales mantenía niveles normales de vitamina D3.
La diferencia en los niveles de vitamina D3 entre los Komi que vivían una vida tradicional en la tundra y los que vivían en la ciudad era evidente y significativa.
Además, existe una creciente evidencia que respalda la idea de que la nutrición desempeña un papel crucial en los niveles de vitamina D en el organismo, y que una alimentación adecuada por sí sola puede proporcionar una cantidad suficiente de vitamina D, incluso cuando la exposición solar es limitada y no se toman suplementos de vitamina D.
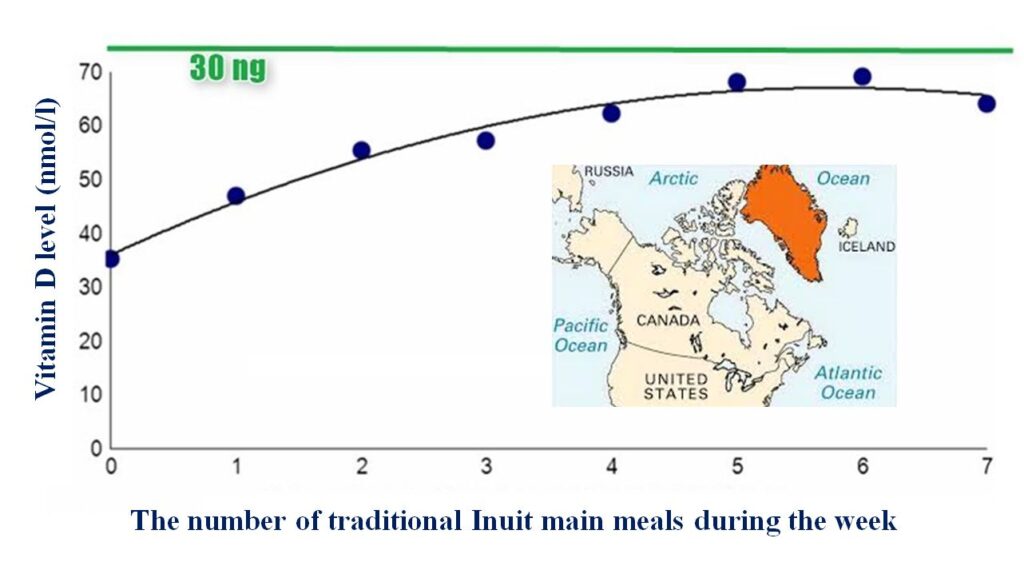
Un estudio realizado en Groenlandia reveló que cuanto más alimentos de estilo occidental, como frutas, verduras, pan y productos lácteos, consumían los inuit locales, menor era su nivel de vitamina D en la sangre. En contraposición, aquellos que seguían una dieta tradicional inuit, rica en carne y grasa, es decir, más cercana a la dieta paleocetogénica, tenían niveles más altos de vitamina D en la sangre.
Los inuit groenlandeses han ido abandonando gradualmente sus tradiciones de estilo de vida y alimentación. Curiosamente, cuanto más se alejan de su dieta tradicional y consumen alimentos occidentales, sus niveles de vitamina D disminuyen. Por otro lado, aquellos que mantienen una dieta tradicional inuit, basada en alimentos como pescado, ballenas y mamíferos marinos, alcanzan niveles de vitamina D en sangre cercanos a los 30 ng/ml, lo cual se considera normal.
La correlación tradicionalmente observada entre las latitudes geográficas y los niveles de vitamina D podría desvanecerse si se presta atención a las poblaciones de cazadores y recolectores, así como a otros grupos que tienen una relación cercana con la naturaleza. Un estudio que examinó grupos de personas de origen europeo y no europeo encontró que los niveles de vitamina D en sangre no disminuían necesariamente en áreas lejanas al ecuador, excepto en el caso de los europeos .
En el Paleolítico, nuestros ancestros cazaban animales salvajes para obtener carne durante todo el año, a pesar de que la síntesis de vitamina D activada por la luz solar se limitaba a solo algunos meses, tal como ocurre en la actualidad. Esto sugiere de manera lógica que a lo largo de su extensa historia evolutiva, los seres humanos dependieron en mayor medida de la nutrición que de la exposición solar para obtener vitamina D.
¿Pudo la Mutación de la Persistencia a la lactasa jugar un papel relacionado con la Vitamina D?
La relación entre la persistencia de la lactasa y la vitamina D en las poblaciones del norte de Europa es un interesante tema que involucra aspectos evolutivos y adaptativos relacionados con la alimentación y la exposición solar en estas regiones.
Persistencia de la lactasa
La persistencia de la lactasa se refiere a la capacidad de digerir la lactosa, el azúcar presente en la leche, en la edad adulta. En la mayoría de las poblaciones humanas, la actividad de la lactasa disminuye después de la infancia, lo que resulta en intolerancia a la lactosa en la edad adulta. Sin embargo, en algunas poblaciones del norte de Europa, se ha desarrollado una mutación genética que permite a las personas digerir la lactosa de forma eficiente durante toda su vida. Esto se debe a la selección natural, ya que el consumo de productos lácteos, como la leche y el queso, proporcionaba una fuente adicional de nutrientes y calorías en las regiones donde la disponibilidad de alimentos era limitada, especialmente durante los largos y oscuros inviernos nórdicos.
La conjunción de un elevado consumo de cereales y una escasa exposición a la luz solar en latitudes elevadas creó un ambiente altamente propicio para el desarrollo del raquitismo. El uso habitual de dietas ricas en cereales para inducir el raquitismo se ha registrado en animales incluyendo primates. Estudios epidemiológicos realizados en poblaciones humanas que consumen grandes cantidades de pan sin levadura revelan una prevalencia común de raquitismo y deficiencia de vitamina D.
Los cereales integrales pueden causar raquitismo debido a que contienen mucha fibra, lo que hace que la vitamina D se elimine más rápido del cuerpo a través de las heces y disminuye sus niveles en la sangre con el tiempo. Además, los cereales integrales no tienen suficiente calcio y su contenido de fitato dificulta la absorción de calcio, lo que empeora aún más la posibilidad de desarrollar raquitismo.
En el caso de las poblaciones neolíticas que dependían en gran medida de los cereales en las regiones circundantes del Mar Báltico y el Mar del Norte, su estado de vitamina D se vería aún más comprometido debido a la escasa exposición solar en latitudes elevadas y a la falta intrínseca de radiación ultravioleta necesaria para la síntesis epidérmica de vitamina D.
Vitamina D y exposición solar
En latitudes septentrionales, como las que se encuentran en el norte de Europa, la exposición al sol es limitada durante gran parte del año, especialmente en invierno. Esto significa que la síntesis de vitamina D en la piel a través de la exposición solar es menos eficiente en estas regiones. La vitamina D es esencial para la absorción de calcio y el mantenimiento de la salud ósea, por lo que es crucial para las poblaciones que dependen en gran medida de la dieta y la exposición solar para obtenerla.
Entonces, ¿cuál es la relación evolutiva entre estas dos adaptaciones en las poblaciones del norte de Europa?
La persistencia de la lactasa y la capacidad de consumir productos lácteos en la edad adulta proporcionó una fuente adicional de vitamina D en la dieta de estas poblaciones. Los productos lácteos son naturalmente ricos en calcio y vitamina D, lo que ayudó a compensar la limitada exposición solar en estas latitudes.
Esta adaptación permitió a las poblaciones del norte de Europa obtener suficiente vitamina D y calcio de su dieta, lo que era crucial para mantener la salud ósea en un entorno con inviernos largos y oscuros. Por lo tanto, la persistencia de la lactasa y la capacidad de consumir productos lácteos pueden considerarse como una respuesta evolutiva a las condiciones ambientales específicas de estas regiones, que combinaron la necesidad de obtener vitamina D con la disponibilidad de una fuente alimentaria adecuada para lograrlo.
Conclusiones
En el contexto de los problemas conocidos relacionados con niveles bajos de vitamina D, a pesar de los esfuerzos por suplementar y consumir alimentos ricos en esta vitamina, es fundamental reconocer algunas consideraciones generales. A pesar de nuestros mejores intentos, persisten desafíos que pueden afectar la absorción y los niveles de vitamina D en el organismo.
Uno de los aspectos más destacados es la variabilidad individual. Cada persona responde de manera única a la suplementación y a la ingesta de alimentos con vitamina D. Factores genéticos, condiciones médicas preexistentes y otros elementos personales pueden influir en la capacidad del cuerpo para absorber y utilizar esta vitamina de manera efectiva.
Además, los factores ambientales juegan un papel importante. La exposición al sol, una fuente primaria de vitamina D, varía según la ubicación geográfica, la estación del año y la latitud. En regiones con menos luz solar o durante los meses de invierno, puede ser difícil obtener suficiente vitamina D a través de la exposición solar, lo que aumenta la dependencia de la suplementación y la dieta.
Problemas de absorción también son consideraciones clave. Algunas condiciones médicas, como trastornos gastrointestinales, cirugías que afectan la absorción de nutrientes y problemas de absorción de grasa, pueden obstaculizar la capacidad del cuerpo para absorber adecuadamente la vitamina D de los alimentos y los suplementos.
La calidad de los suplementos es otra área importante a considerar. La biodisponibilidad y la eficacia de los suplementos de vitamina D pueden variar entre marcas y productos. Es crucial seleccionar suplementos de alta calidad y, cuando sea posible, verificar las certificaciones de terceros para garantizar su pureza y eficacia.
Determinar la dosis adecuada de suplementos de vitamina D también puede ser un desafío, ya que depende de varios factores, como la edad, el género, las condiciones médicas y las necesidades individuales. Es fundamental trabajar en colaboración con profesionales de la salud para determinar la dosis óptima.
En última instancia, el monitoreo regular a través de análisis de sangre es esencial. Si eres de esas personas preocupadas por sus niveles de vitamina D deberías someterte a análisis de sangre periódico para evaluar tus niveles y ajustar la suplementación y la dieta según sea necesario.
Referencias
Marshall TG, Heil TJR. Electrosmog and autoimmune disease. Immunol Res. 2017 Feb;65(1):129-135. doi: 10.1007/s12026-016-8825-7. PMID: 27412293; PMCID: PMC5406447.
Nimptsch K, Platz EA, Willett WC, Giovannucci E. Association between plasma 25-OH vitamin D and testosterone levels in men. Clin Endocrinol (Oxf). 2012 Jul;77(1):106-12
Yang CY, Leung PS, Adamopoulos IE, Gershwin ME. The implication of vitamin D and autoimmunity: a comprehensive review. Clin Rev Allergy Immunol. 2013 Oct;45(2):217-26. doi: 10.1007/s12016-013-8361-3.
Hauschka PV. Osteocalcin: the vitamin K-dependent Ca2+-binding protein of bone matrix. Haemostasis. 1986;16(3-4):258-72. doi: 10.1159/000215298
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9268447/
Kraljević Pavelić S, Simović Medica J, Gumbarević D, Filošević A, Pržulj N, Pavelić K. Critical Review on Zeolite Clinoptilolite Safety and Medical Applications in vivo. Front Pharmacol. 2018 Nov 27;9:1350. doi: 10.3389/fphar.2018.01350.
Human Elimination of Phthalate Compounds: Blood, Urine, and Sweat (BUS) Study Stephen J. Genuis, Sanjay Beesoon Rebecca A. Lobo and Detlef Birkholz
Derlet RW, Albertson TE. Activated charcoal–past, present and future. West J Med. 1986 Oct;145(4):493-6.
Interaction between diet- and exercise-lifestyle and phthalates exposure on sex hormone levels Jiafei Zhang, Wenjun Yin, Pei Li, Chen Hu, Lu Wang, Tian Li, Erwei Gao, Jian Hou, Guiyang Wang, Xian Wang, Lin Wang, Zhiqiang Yu, Jing Yuan
Nakano S, Takekoshi H, Nakano M. Chlorella (Chlorella pyrenoidosa) supplementation decreases dioxin and increases immunoglobulin a concentrations in breast milk. J Med Food. 2007 Mar;10(1):134-42. doi: 10.1089/jmf.2006.023.
Malaria and Rickets Represent Selective Forces for the Convergent Evolution of Adult Lactase Persistence. Loren Cordain, Matthew S. Hickey, and Kami KimPavek P, Pospechova K, Svecova L, Syrova Z, Stejskalova L, Blazkova J, Dvorak Z, Blahos J. Intestinal cell-specific vitamin D receptor (VDR)-mediated transcriptional regulation of CYP3A4 gene. Biochem Pharmacol. 2010 Jan 15;79(2):277-87.