Con el título «Reducing overweight and obesity; so how are we doing?», David Unwin, experto en obesidad y salud metabólica pone en contexto la realidad de la Salud CardioMetabólica aplicable tanto a los Estados Unidos como a Europa.

Y es que la situación actual en cuanto a la salud cardiometabólica globalmente es motivo de gran preocupación. A pesar de décadas de investigación y un gasto significativo en recursos, nos encontramos ante lo que puede considerarse una verdadera pandemia de sobrepeso y problemas relacionados con la salud. La tendencia es abrumadora puesto que se ha señalado como escenario más que posible que en los próximos años casi la mitad de la población podría sufrir sobrepeso/obesidad.
Esta epidemia no solo tiene implicaciones estéticas, sino que también está estrechamente relacionada con problemas de salud cardiometabólica. Para comprender mejor esta situación, es importante analizar -como siempre hemos defendido- cuáles son los mecanismos fisiológicos y bioquímicos involucrados. El exceso de peso corporal, en particular el exceso de grasa visceral, está vinculado a una serie de procesos biológicos que pueden conducir a la resistencia a la insulina, la inflamación crónica y el aumento de los niveles de lípidos en sangre. Estos factores, a su vez, aumentan el riesgo de enfermedades cardiovasculares y diabetes tipo 2.
La alimentación juega un papel crucial en esta ecuación. Las dietas ricas en hidratos de carbono refinados, aceites de semillas y azúcares añadidos son una de las principales causas del aumento de peso y los problemas de salud cardiometabólica. Al haber basado nuestra alimentación bajo este formato, estos comestibles y productos pueden desencadenar picos de insulina, lo que contribuye a la acumulación de grasa corporal y a la resistencia a la insulina.
Es fundamental abordar este problema desde una perspectiva de salud pública, fomentando la educación sobre la importancia de una alimentación equilibrada y promoviendo la actividad física regular. Además, es esencial que se realicen investigaciones continuas para comprender mejor los mecanismos subyacentes de esta pandemia y desarrollar estrategias efectivas de prevención y tratamiento.
Desde el comienzo de la teoría de que las grasas causaban enfermedades cardiovasculares o sobrepeso, pasando por el colesterol, las «pirámides alimentarias» hasta la actualidad la experiencia clínica en la lucha contra la obesidad ha sido decepcionante. Se entregaron «consejos estándar» a los pacientes sobre la pérdida de peso, que incluían recomendaciones como «comer menos, moverse más», «menos plato y más zapato», «todo con moderación» y consejos sobre el conteo de calorías como parte de una dieta baja en grasas.
Pero, seamos sinceros, rara vez estos consejos resultaban eficaces. Durante años se culpó y se sigue culpandoa los pacientes por sus malos resultados. Siempre los abordajes eran los mismos. Pérdida de peso y grasa equivale a reducción de grasa en la dieta. Una y otra vez el mismo error.
El cambio de paradigma a partir de algunos profesionales de la salud ha sido el ejercicio de responsabilidad médica o sanitaria menos apreciada pero que ha tenido resultados espectaculares a la hora de combatir las enfermedades modernas.
Uno de esos cambios del paradigma quedó remarcado con un maravillos estudio por parte del grupo de investigación del dr. Dag Nilsen.
El estudio asignó al azar a 23 médicos de atención primaria para ofrecer «atención habitual» o un plan que parecía ser un enfoque bajo en carbohidratos. El plan implicaba eliminar alimentos como patatas, pan, arroz, pasta, dulces, frutas, productos lácteos, productos de cereales o frutos secos, y reemplazarlos por pescado, carne, huevos, mariscos, verduras y ensaladas. Al final del primer año, el 25% del grupo de intervención había perdido más del 10% de su peso corporal.
Este éxito llevó a cuestionar la base de evidencia detrás de los enfoques utilizados durante años. A menudo se hacía referencia a «Las Directrices», pero surgió la pregunta sobre qué sustentaba estas directrices. La mayoría de ellas se basan en una jerarquía de evidencia que coloca a los ensayos controlados aleatorios (ECA), revisiones sistemáticas y metanálisis de ECA en una posición destacada. Pero comenzó a cuestionarse la utilidad de este modelo, especialmente en el campo de la nutrición y la salud, dada la experiencia y los resultados positivos que obtuvieron con enfoques diferentes.
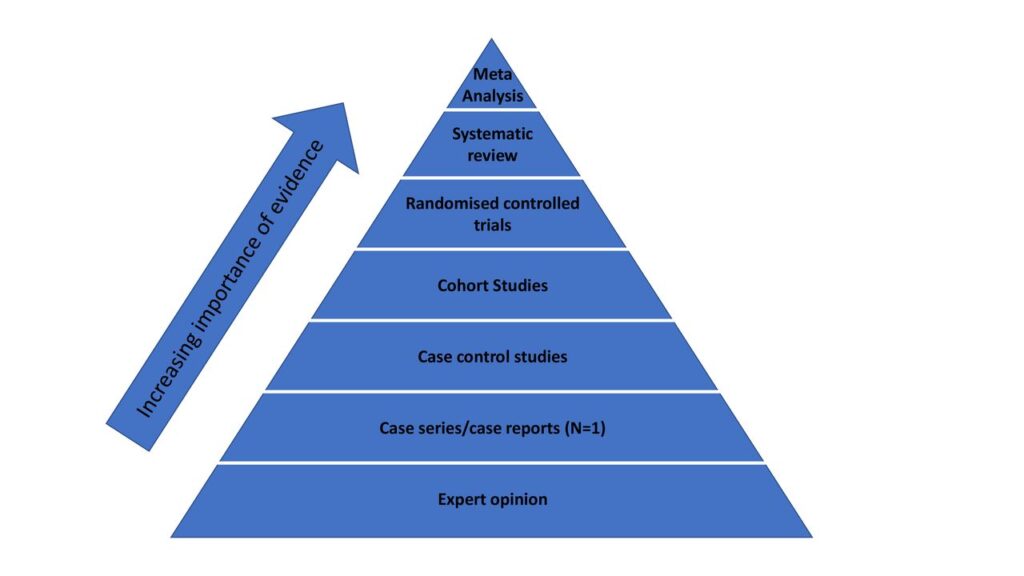
En la actualidad, la mayoría de los científicos coinciden en que el progreso en el campo de la ciencia nutricional sigue un patrón característico. El proceso comienza con la formulación de preguntas intrigantes que pueden surgir a partir de auditorías clínicas, análisis de casos significativos (como estudios de n=1) o investigaciones epidemiológicas. Estas preguntas a menudo sugieren asociaciones o hipótesis interesantes, pero no pueden confirmar la causalidad. Además, dado que suelen involucrar múltiples variables, se recurre a ensayos controlados aleatorios (ECA) para reducir estas variables, idealmente a una sola. Por ejemplo, si se plantea la hipótesis de que un medicamento en particular beneficia la presión arterial, se deben eliminar otras variables como otros medicamentos, cambios en el peso y la dieta para maximizar la «validez interna» del estudio.
Pero aquí es donde surge un dilema. Entender cómo funcionan los ensayos clínicos es importante. Son experimentos que se hacen en condiciones muy controladas. Sin embargo, a veces lo que se descubre en esos experimentos no se aplica a la vida real de las personas o es muy difícil poder hacerlo. Un caso real es por ejemplo cuando nos encontramos a los pacientes a menudo tienen otros problemas además de la hipertensión, como el sobrepeso o toman otros medicamentos. Por eso, necesitamos investigar también cómo funcionan las cosas en la vida cotidiana de las personas, no solo en los experimentos controlados. Esto nos ayudaría a encontrar soluciones que sean prácticas y funcionen para la mayoría de la gente.
Lo que no cambia es que con independencia de esas variables sumamente controladas el denominador común de la reducción de esos 4 jinetes del apocalipsis como el azúcar, los carbohidratos refinados, los aceites de semillas y los ultraprocesados ofrecen resultados muy positivos.
Concluyendo
- Es importante notar que los estudios largos y costosos llamados ensayos controlados aleatorios (ECA) no pueden proporcionar evidencia sólida a largo plazo sobre las dietas que seguimos, especialmente cuando se trata de la diabetes.
- Es casi imposible «seguir el ritmo» a todos los estudios publicados a diario sobre «dieta y obesidad». La mayoría de estos estudios sugieren que se necesitan más investigaciones a largo plazo, lo que significa que no tenemos suficiente evidencia sólida en este campo.
- ¿Como se podría abordar este problema? Con la «Ingeniería Inversa». En lugar de realizar más estudios a largo plazo desde cero, se sugiere comenzar observando clínicas del mundo real que han tenido éxito en ayudar a las personas a perder peso y mejorar su salud a través de seguimientos. Luego, se hacen preguntas sobre cómo funcionan exactamente estos enfoques, si pueden ser útiles en diferentes lugares y cuáles son los costos y desafíos involucrados. Este nuevo enfoque podría ser más eficiente y darnos información valiosa que realmente funcione en la práctica.
- A grandes rasgos, es importante equilibrar la validez interna (ECA) con la validez externa (práctica clínica) en la investigación nutricional y de salud.
Referencia
Reducing overweight and obesity; so how are we doing?
David Unwin
Medical Ethics, Edge Hill University Faculty of Health Social Care and Medicine, Ormskirk, UK
Senior Collaborator, NNEdPro Global Institute for Food Nutrition and Health, Cambridge, UK
