Una de las mayores preocupaciones y dudas que asaltan a la mayoría de los pacientes con enfermedades autoinmunes rodean a aquellos alimentos permitidos -con un mirada antiinflamatoria- y aquellos que se deben evitar, reducir o eliminar. Voy a hacer uso de una de las últimas conversaciones en consulta que tuve con una experimentadora y que dará respuesta , aprendizaje y contexto a todo lo que envuelve a las enfermedades autoinmunes.

¿Qué es una Enfermedad Autoinmune?
Probablemente lo sepas, pero merece recordar que existen hasta 80 enfermedades autoinmunes identificadas, cada una de las cuales puede manifestarse de diversas maneras en el cuerpo. En estos casos, el sistema inmunológico, que normalmente actúa como uno de los actores principales en la defensa de nuestro organismo, comete un error al percibir una amenaza inexistente, donde no la hay, y en lugar de protegernos, ataca nuestros propios tejidos sanos. Esto puede desencadenar una amplia gama de síntomas y afectar a múltiples sistemas del cuerpo. Entre las fuentes de amenaza más comunes que pueden provocar esta respuesta inmunitaria errónea se encuentran alimentos que, en circunstancias normales, serían considerados inofensivos, como el gluten, los lácteos, los huevos y algunos frutos secos.
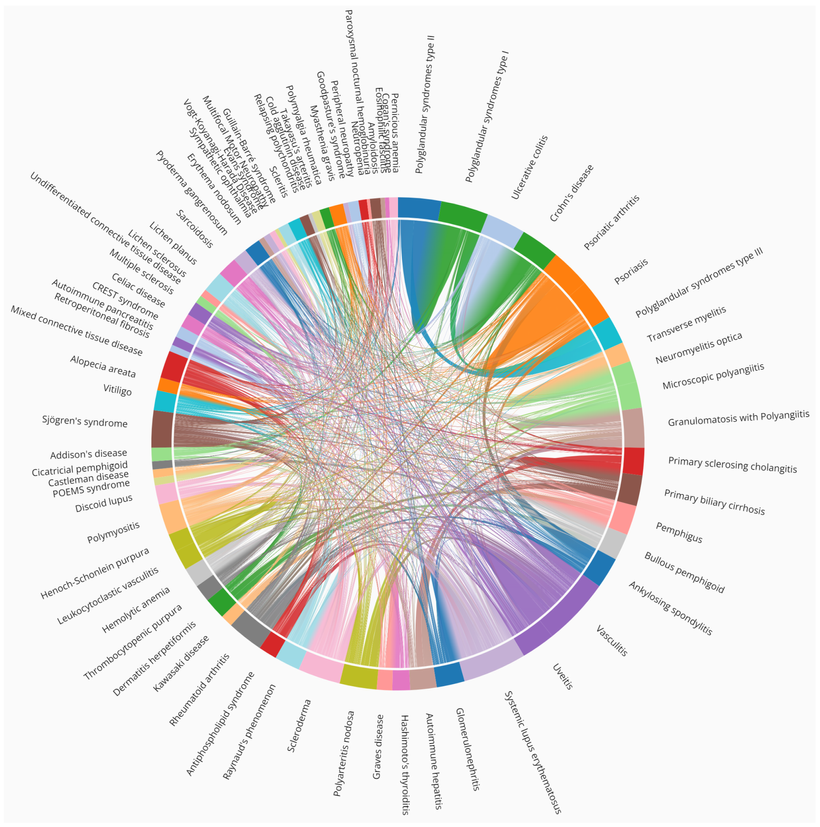
Debemos destacar que varios factores pueden contribuir a que el sistema inmunológico de una persona funcione de manera inapropiada. Estos factores, si birn múltiples, incluyen mayoritariamente la exposición a ciertos patógenos, agentes infecciosos, como bacterias o virus, partículas tóxicas ambientales que pueden desencadenar reacciones autoinmunes en algunas personas. Además, la genética desempeña un papel fundamental en la predisposición a desarrollar enfermedades autoinmunes. A pesar de esto, tenemos un poderoso medio para influir en la función de nuestro sistema inmunológico a través de nuestros hábitos de estilo de vida, y uno de los puntos de partida más efectivos para hacerlo es a través de la nutrición y los hábitos de vida.
Al adoptar unas pautas básicas en un primer momento y más avanzadas poco a poco, podemos proporcionar a nuestro cuerpo los nutrientes y la energía necesarios para apoyar un sistema inmunológico saludable. así como favorecer un entorno óptimo . Esto puede ayudar a reducir la inflamación y la activación inmunitaria innecesaria, lo que, a su vez, puede tener un impacto positivo en la prevención y el manejo de las enfermedades autoinmunes. Aunque no podemos cambiar nuestra predisposición genética, tenemos el poder de influir en nuestra salud a través de nuestras elecciones diarias, y la nutrición es un pilar esencial en este camino hacia el bienestar.
¿Cómo aparecen?
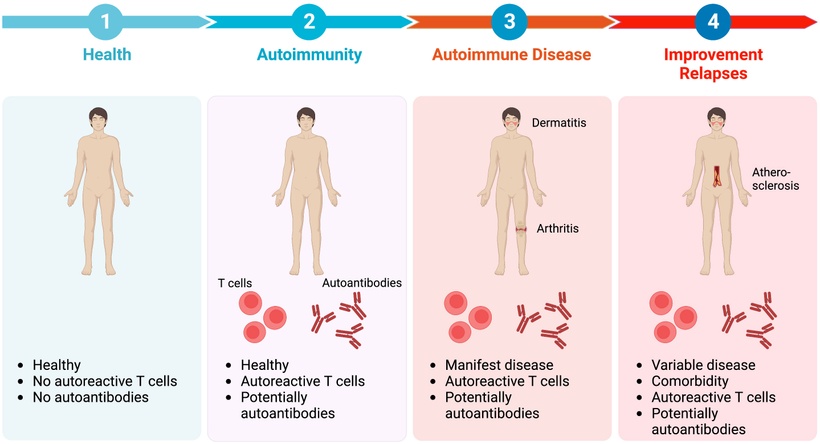
Las enfermedades autoinmunes pasan por diversas etapas en su desarrollo. En la etapa 1, la salud se caracteriza por la ausencia de síntomas inflamatorios y autoanticuerpos. Sin embargo, alrededor del 10% de las personas sanas pueden tener autoanticuerpos. En la etapa 2, llamada autoinmunidad, no se presentan síntomas clínicos. En algunos individuos, la enfermedad progresa hacia la etapa 3, donde se manifiestan síntomas clínicos como dermatitis o artritis, y se detectan células T autorreactivas y autoanticuerpos. Aunque los tratamientos actuales pueden mejorar la enfermedad, a menudo conllevan efectos secundarios y comorbilidades en la etapa 4. Además, las recaídas clínicas son comunes, especialmente cuando se reduce o retira el tratamiento, debido a la persistente inflamación subyacente en las fases clínicamente silenciosas.
¿Por qué aparecen las Enfermedades Autoinmunes?
Las enfermedades autoinmunes continúan siendo un enigma en el mundo de la medicina, ya que no podemos afirmar con certeza cuál es su causa exacta. En lugar de una causa única y determinante, parece que múltiples factores convergen en un complejo proceso que desencadena estas afecciones debilitantes. Uno de los factores que ha recibido una atención significativa es la predisposición genética. Las investigaciones han demostrado que algunas enfermedades autoinmunes tienen una tendencia a ser hereditarias, lo que sugiere una influencia importante de la genética en la susceptibilidad a estas condiciones.
No obstante, la genética es solo una parte del rompecabezas. Además de los componentes genéticos, diversos factores dietéticos, de estilo de vida y de salud parecen estar interconectados en la ecuación de las enfermedades autoinmunes. Exploraremos los siete factores principales que pueden contribuir al desarrollo de estas afecciones con mayor profundidad, ya que entenderlos es esencial para abordar de manera efectiva este complejo campo médico.
Genética: Como se mencionó anteriormente, la predisposición genética desempeña un papel importante. La herencia de ciertos genes puede aumentar la probabilidad de que una persona desarrolle una enfermedad autoinmune, aunque no garantiza su desarrollo.
Factores Ambientales: Existen evidencias sólidas de que la exposición a ciertos factores ambientales, como infecciones virales y bacterianas, puede desencadenar el inicio de una enfermedad autoinmune en individuos genéticamente susceptibles.
Desequilibrios en el Microbioma: El microbioma, la comunidad de microorganismos que habita en nuestro cuerpo, tiene un impacto significativo en el sistema inmunológico. Desbalances en el microbioma pueden contribuir a la activación inapropiada del sistema inmunológico.
Hormonas y Sexo: Las diferencias de género son evidentes en muchas enfermedades autoinmunes, lo que sugiere que las hormonas sexuales pueden desempeñar un papel en la modulación de la respuesta inmunológica.
Estrés Crónico: El estrés prolongado puede afectar negativamente al sistema inmunológico, lo que podría predisponer a las enfermedades autoinmunes o exacerbar los síntomas en personas que ya las padecen.
Exposición a Toxinas: La exposición a ciertas sustancias químicas y toxinas en el ambiente, como metales pesados o productos químicos industriales, ha sido relacionada con un mayor riesgo de enfermedades autoinmunes.
Dieta y Nutrición: La elección de alimentos y el estado nutricional pueden influir en la salud del sistema inmunológico. Una dieta rica en antioxidantes y nutrientes esenciales puede ayudar a mantener un sistema inmunológico equilibrado.
Ritmos Circadianos. ¿Causa o consecuencia?
Las disfunciones del ritmo circadiano son fenómenos críticos para comprender cómo son capaces de afectar nuestra salud general, especialmente en lo que respecta al sueño. El sueño es un componente fundamental para el bienestar humano, y la carencia crónica de sueño puede desencadenar una serie de problemas de salud, incluyendo inflamación crónica y trastornos autoinmunes.
Nuestro ritmo circadiano, o ciclo de sueño natural, es esencial para regular nuestros patrones de sueño y vigilia. En condiciones naturales, cuando la oscuridad cae, nuestros cuerpos comienzan a sentir fatiga y nos preparamos para dormir durante la noche. Por la mañana, con la luz del sol, nos despertamos de manera natural y nos preparamos para enfrentar el día.
Sin embargo, la vida moderna ha alterado este equilibrio natural de una manera significativa. La iluminación artificial en interiores es una de las principales causas de la disfunción del ritmo circadiano, y algunos la han denominado una «epidemia interior». Esta luz artificial, especialmente la luz brillante después del anochecer, tiene el poder de interferir con la producción de melatonina, una hormona clave para regular el sueño. Además, puede aumentar los niveles de hormonas como el cortisol y la dopamina durante la noche, lo que puede hacer que sea difícil conciliar el sueño.
Por otro lado, un problema igualmente importante es que muchas personas no reciben suficiente luz natural durante el día. La exposición al sol es fundamental para estimular la producción de melatonina mitocondrial durante el día, lo que a su vez contribuye a establecer un ciclo de sueño adecuado. Desafortunadamente, los estilos de vida sedentarios y la falta de tiempo al aire libre han llevado a una deficiencia de esta exposición al sol, lo que puede agravar aún más la disfunción del ritmo circadiano.
Control de la Glucosa y Resistencia a la Insulina. Elementos capaces de disparar la Autoinmunidad
El equilibrio del azúcar en sangre y la sensibilidad a la insulina son aspectos cruciales para mantener una buena salud. La insulina, una hormona producida por el cuerpo, juega un papel fundamental al facilitar que nuestras células absorban y utilicen la glucosa como fuente de energía. Sin embargo, cuando el cuerpo no responde adecuadamente a la insulina que produce, se presenta lo que conocemos como resistencia a la insulina. Esta condición puede aumentar significativamente el riesgo de desarrollar prediabetes, diabetes y otros problemas de salud.
Es interesante destacar que la diabetes tipo 1, una enfermedad autoinmune, es bastante común. Pero lo que quizás no se conozca tan ampliamente es que los desequilibrios en los niveles de azúcar en sangre y la resistencia a la insulina también pueden aumentar el riesgo de padecer otros trastornos autoinmunes. Esto se evidencia en investigaciones recientes que sugieren una relación entre la resistencia a la insulina y la inflamación así como aquellos que establecen una conexión entre la salud intestinal y la resistencia a la insulina.
Debes tener en cuenta que la inflamación crónica y los desequilibrios intestinales pueden desencadenar respuestas autoinmunes en el cuerpo. También, es vital mencionar que seguir una dieta rica en CHO refinados, aceites de semillas pueden incrementar el riesgo de desequilibrios en los niveles de azúcar en sangre, resistencia a la insulina, problemas intestinales y, en última instancia, inflamación crónica. Esta combinación de factores puede considerarse como una fórmula que predispone a problemas de salud crónicos y aumenta la probabilidad de desarrollar trastornos autoinmunes.
La Increíble Responsabilidad de un pH estomacal Eficaz
La importancia del ácido estomacal en el proceso digestivo es de suma relevancia y merece un análisis detallado. Este líquido digestivo, compuesto principalmente por ácido clorhídrico (HCL), cloruro de potasio y cloruro de sodio, desempeña un papel fundamental en la descomposición de los alimentos que consumimos.
Cuando ingerimos alimentos, estos pasan inicialmente al estómago en forma sólida. Es en este punto donde el HCL entra en acción. Su función principal es la de convertir esta masa sólida en una sustancia más fluida conocida como quimo. El quimo es esencial para permitir que los alimentos puedan avanzar a través del proceso de digestión de manera eficiente.
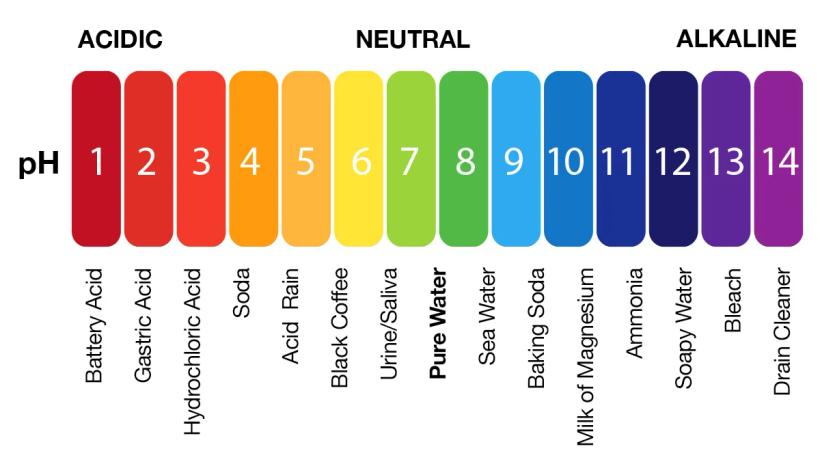
No obstante, lo que muchas personas desconocen es que la producción insuficiente de HCL y ácido estomacal puede tener consecuencias significativas para la salud. Cuando el organismo no genera la cantidad adecuada de estos componentes, se crea un ambiente intestinal menos propicio para la digestión adecuada de los alimentos. Esto puede resultar en problemas digestivos, ya que los alimentos no se descomponen de manera efectiva ni se digieren correctamente.
Además, el ácido estomacal desempeña un papel crucial en la protección contra patógenos potencialmente dañinos que pueden estar presentes en los alimentos ingeridos. Un nivel adecuado de HCL en el estómago es esencial para combatir estos patógenos y evitar infecciones gastrointestinales.
La falta de ácido estomacal también puede dar lugar a un desequilibrio en el microbioma intestinal, la comunidad de microorganismos en el intestino. Este desequilibrio, a su vez, puede aumentar el riesgo de desarrollar el síndrome del intestino permeable, una condición en la que la barrera intestinal se vuelve más permeable de lo normal, lo que puede permitir que sustancias no deseadas entren en el torrente sanguíneo y desencadenen una serie de problemas de salud.
Salud Intestinal
Promover la salud intestinal es esencial para mantener un equilibrio adecuado en nuestro cuerpo. ¿Sabías que el tracto gastrointestinal alberga la mayor concentración de células inmunitarias en todo el organismo? Además, este sistema puede ser el lugar donde se desencadenen las acciones de las células T, las cuales son fundamentales en la lucha contra amenazas a nuestra salud.
Ahora bien, es importante tener en cuenta que las dietas que están relacionadas con la inflamación crónica del intestino pueden incrementar significativamente el riesgo de desarrollar enfermedades autoinmunes. ¿Por qué sucede esto? La respuesta radica en la permeabilidad intestinal. Cuando esta aumenta, se permite que alérgenos presentes en los alimentos crucen la barrera intestinal y estimulen la producción de anticuerpos.
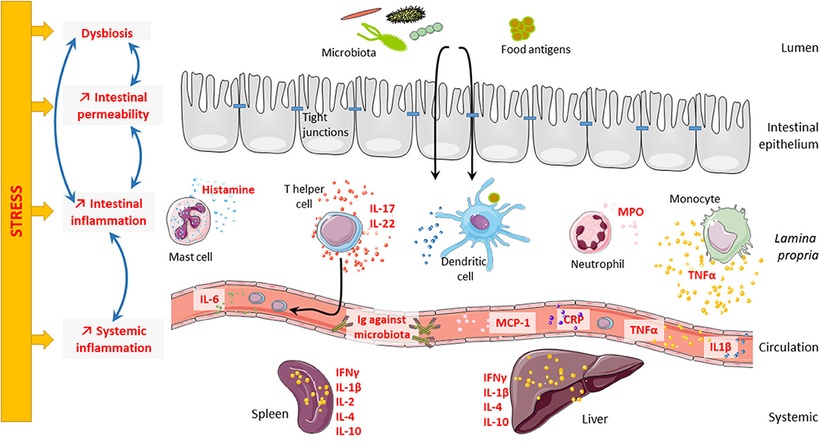
Consecuencias del estrés sobre la barrera intestinal y la inflamación sistémica. El estrés psicológico puede perjudicar la barrera intestinal a diferentes niveles. De hecho, el estrés puede provocar disbiosis de la microbiota, hiperpermeabilidad intestinal e inflamación intestinal. Curiosamente, todos estos elementos están muy conectados y se regulan entre sí. La disbiosis de la microbiota puede desencadenar hiperpermeabilidad intestinal e inflamación intestinal; y por el contrario, tanto la hiperpermeabilidad intestinal como la inflamación intestinal pueden inducir disbiosis de la microbiota. Finalmente, el estrés también puede inducir una inflamación sistémica que podría estar relacionada con la inflamación intestinal.
Los anticuerpos, que son específicos para combatir a estos invasores extraños, desencadenan una respuesta inmunitaria que involucra a las células T combatientes. Este proceso, lamentablemente, lleva a una inflamación crónica en los intestinos. Lo que es aún más preocupante es que estas células combatientes también se liberan en los tejidos circundantes y, en algunos casos, pueden llegar al torrente sanguíneo. Como resultado, todo el cuerpo se vuelve susceptible a una respuesta inmunitaria descontrolada, lo que puede manifestarse en forma de fatiga, rigidez muscular y reacciones en la piel.
El problema no termina aquí. La respuesta autoinmune crónica y la disminución de la salud intestinal hacen que las personas sean más propensas a desarrollar no solo una, sino múltiples enfermedades autoinmunes. De hecho, los estudios han revelado que aproximadamente el 30% de los pacientes con enfermedad celíaca también sufren de otra enfermedad autoinmune o problemas relacionados con el sistema autoinmune, como el síndrome del intestino irritable (SII).
Un caso llamativo. Enfermedades Renales Autoinmunes
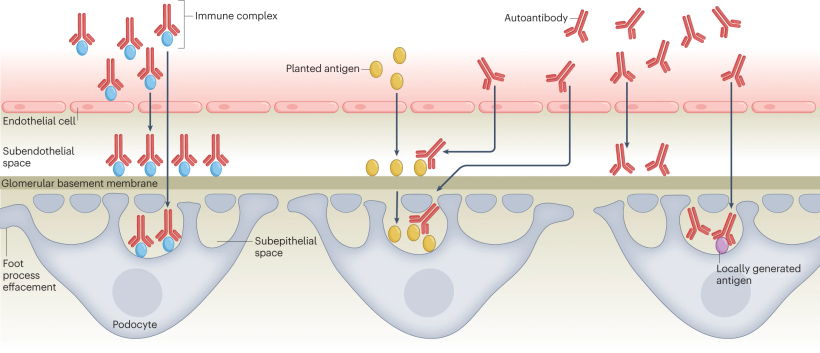
Un mecanismo común para la enfermedad renal mediada por inmunidad implica la formación y depósito de complejos inmunes seguido de la activación del complemento y la consiguiente inflamación. El mecanismo para la formación de complejos inmunitarios varía según las enfermedades y puede implicar: la formación de complejos inmunitarios en la sangre seguida de su depósito glomerular; unión de anticuerpo a un autoantígeno que está unido a la membrana basal (o que ha sido «plantado»); la formación de complejos dentro del glomérulo por antígeno generado localmente; o unión directa del anticuerpo a un sitio de la membrana basal.
La Importante y poco conocida CDR, BioAcumulación, Carga Alostática
La autoinmunidad es un tema de gran relevancia en el ámbito de la medicina funcional, y una de las piezas clave en su comprensión es la Respuesta al Peligro Celular (CDR, por sus siglas en inglés). La CDR es un proceso biológico fundamental que forma parte del sistema de defensa innata del cuerpo humano, y su impacto se extiende a una variedad de problemas de salud, que van desde las enfermedades autoinmunes hasta las enfermedades metabólicas, el hipotiroidismo, los trastornos neurológicos y el síndrome de fatiga crónica, por mencionar algunos. Pero, ¿qué es exactamente la CDR?
La Respuesta al Peligro Celular (CDR): Una Defensa Innata
Según varias revisiones científicas la CDR se puede definir como una respuesta metabólica altamente conservada en la evolución, que forma parte del sistema de defensa innata del organismo. La función principal de la CDR es proteger las células individuales de amenazas o daños celulares, independientemente de si estas amenazas son de naturaleza física, biológica o química. Lo crucial es que, cuando una amenaza supera la capacidad natural de una célula para mantener su equilibrio interno (conocido como homeostasis), se activa la CDR.
El Intrincado Tejido del Organismo Humano
Para comprender mejor este concepto, es útil imaginar el cuerpo humano como un sistema complejo compuesto por células individuales que trabajan en conjunto para formar tejidos, órganos y sistemas. Estas células, tejidos, órganos y sistemas constituyen el organismo humano en su conjunto. En este contexto, cada célula tiene numerosos componentes, y uno de los más importantes es la mitocondria. Las mitocondrias son ampliamente reconocidas como la «central eléctrica» de las células, ya que son responsables de convertir los nutrientes que ingerimos en la energía necesaria para alimentar y mantener activos nuestros órganos y tejidos. Su papel es esencial para el funcionamiento, la energía y la salud del cuerpo.
Las Mitocondrias como Guardianes de la Homeostasis
Además de su función energética, las mitocondrias también actúan como sensores de energía dentro de las células y como defensores celulares. Su misión primordial es mantener la homeostasis celular, y lo hacen generando la cantidad adecuada de energía para mantener ese equilibrio. Cuando la producción de energía disminuye significativamente y no es suficiente para mantener la homeostasis, las mitocondrias interpretan esto como una amenaza para la salud y el equilibrio celular. En respuesta, cambian su función principal de producción de energía a defensa celular, lo que representa un cambio importante en la fisiología celular conocido como CDR.
Los Peligros de la CDR Crónica
En el corto plazo, la CDR es una respuesta biológica multifacética que ayuda al cuerpo a combatir amenazas y a recuperarse de lesiones o enfermedades. Sin embargo, si estas amenazas son crónicas y provienen de factores como el estrés emocional continuo, el estrés físico constante, una alimentación deficiente o exposición constante a toxinas ambientales, puede dar lugar a una CDR crónica. La persistencia de la CDR crónica puede llevar a un estado hipometabólico, que puede desencadenar respuestas de estrés prolongadas, como la respuesta de lucha, huida o congelación. Este estado, si persiste, aumenta el riesgo de enfermedades, incluidas las autoinmunidades.
La Carga Alostática y sus Implicaciones
La exposición constante a amenazas puede sobrecargar el organismo y provocar una respuesta inflamatoria crónica, que a su vez puede desencadenar enfermedades autoinmunes.
Carga Alostática y Bioacumuación: El Estrés que Impacta en la Salud
La carga alostática es un concepto complejo que hace referencia a cómo el estrés crónico puede afectar tanto a nuestra salud física como mental. Básicamente, se refiere al desgaste acumulativo que sufre nuestro cuerpo debido a factores estresantes que provienen del entorno en el que vivimos, los eventos de la vida que experimentamos y los factores que pueden impactar negativamente en nuestra salud.
Cada persona tiene una capacidad limitada para lidiar con estos factores estresantes. Cuando nos encontramos con más situaciones estresantes de las que nuestro cuerpo puede manejar, se produce una acumulación de estrés que puede llevar a una sobrecarga. Esta sobrecarga puede desencadenar una respuesta continua de lucha o huida en nuestro organismo, que a su vez resulta en la liberación constante de hormonas, como el cortisol, las catecolaminas y los glucocorticoides. Estas hormonas, en condiciones normales y saludables, nos ayudan a hacer frente a las amenazas, adaptarnos y mantener el equilibrio interno de nuestro cuerpo, lo que conocemos como homeostasis.
Las Consecuencias de la Sobrecarga de Estrés
Sin embargo, cuando estamos bajo estrés constante y estas hormonas se liberan de manera continua, pueden tener efectos perjudiciales en nuestro organismo, aumentando el riesgo de enfermedades y acelerando la progresión de enfermedades ya existentes. Estos efectos adversos pueden manifestarse en forma de presión arterial alta, desequilibrios en los niveles de azúcar en sangre, inflamación crónica, problemas metabólicos, disfunción del sistema inmunológico e incluso trastornos autoinmunes.
La Interacción entre la Carga Alostática y la CDR
Además, este estado de carga alostática también puede activar la Respuesta de Desgaste Celular y mantenerla en un estado constante. Según varias investigaciones se ha encontrado que una «persistencia anormal de cualquier fase de la CDR inhibe el ciclo de curación, crea mosaicos celulares disfuncionales, causa síntomas de enfermedades crónicas y acelera el proceso de envejecimiento». Entre otras implicaciones, una CDR constante debida a la acumulación de factores estresantes mencionados en ciertos artículos puede aumentar significativamente el riesgo de desarrollar trastornos.

Exposición y Bioacumuación de Toxinas y Tóxicos
La problemática de una elevada carga de toxinas en nuestro entorno es un tema de creciente relevancia en nuestra búsqueda de un mundo más saludable y seguro. A medida que avanzamos en la comprensión de la salud ambiental, nos damos cuenta de que estamos rodeados de factores que pueden poner en riesgo nuestra salud.
La vasta gama de toxinas ambientales incluye elementos tan comunes como los gases de escape de los vehículos, la contaminación del aire, el humo del tabaco, los productos químicos presentes en productos de limpieza, productos de higiene personal, cosméticos, plásticos, y hasta las sustancias presentes en el agua del grifo y los pesticidas utilizados en la agricultura. Es alarmante darse cuenta de que, y seguro que lo leíste ahce algún tiempo, como según el Grupo de Trabajo EWG (Environmental Working Group), confirmaba que solo en Estados Unidos se emplean con regularidad más de 80.000 productos químicos tóxicos en diversas aplicaciones.
Nuestro organismo posee un sistema de desintoxicación intrínseco que tiene la tarea de abordar este desafío. Este sistema trabaja transformando las toxinas liposolubles en metabolitos inactivos que pueden disolverse en agua y, de esta manera, ser excretados del cuerpo. Este proceso está mediado por una serie de enzimas que se encargan de convertir, unir y transportar las toxinas hacia su eliminación. Sin embargo, la abrumadora presencia de toxinas y productos químicos en nuestro entorno puede sobrecargar este sistema de desintoxicación. Además, factores genéticos como los polimorfismos pueden influir en la capacidad individual de realizar una adecuada desintoxicación.
La exposición prolongada a altos niveles de toxinas ambientales y un sistema de desintoxicación deficiente pueden tener repercusiones graves en nuestra salud. Esto incluye el aumento de la inflamación crónica y el estrés oxidativo, dos procesos que pueden contribuir a una serie de problemas de salud. Asimismo, la exposición constante a toxinas puede afectar negativamente la salud intestinal, incrementando el riesgo de trastornos como el síndrome del intestino permeable y el desequilibrio del microbioma intestinal. Estos problemas intestinales, junto con la inflamación crónica, pueden aumentar la propensión a desarrollar trastornos autoinmunes, lo que subraya la importancia de abordar la cuestión de la toxicidad ambiental con seriedad y responsabilidad.
Reflexiones Finales: Un Viaje Profundo hacia las Enfermedades Autoinmunes
En un mundo donde una de cada diez personas aproximadamente se encuentra afectada por una enfermedad autoinmune, es fundamental adentrarnos en el laberinto de la autoinmunidad y desentrañar sus misterios. Con más de 80 tipos distintos de enfermedades autoinmunes conocidas hasta la fecha, la necesidad de comprender los factores subyacentes que pueden aumentar el riesgo de desarrollar estas condiciones se vuelve prioritario. No solo para prevenir su aparición, sino también para mejorar la calidad de vida de aquellos que ya conviven con ellas.
La clave reside en el conocimiento. A lo largo de este artículo, hemos explorado diversos aspectos relacionados con las enfermedades autoinmunes, desde sus causas potenciales hasta las estrategias para el manejo de la salud en caso de padecerlas. Sin embargo, este viaje apenas comienza.
Algunas Referencias
Samuels H, Malov M, Saha Detroja T, Ben Zaken K, Bloch N, Gal-Tanamy M, Avni O, Polis B, Samson AO. Autoimmune Disease Classification Based on PubMed Text Mining. J Clin Med. 2022 Jul 26;11(15):4345. doi: 10.3390/jcm11154345. PMID: 35893435; PMCID: PMC9369164.
Hundt JE, Hoffmann MH, Amber KT, Ludwig RJ. Editorial: Autoimmune pre-disease. Front Immunol. 2023 Feb 14;14:1159396. doi: 10.3389/fimmu.2023.1159396. PMID: 36865538; PMCID: PMC9971971.
Gut Microbiota, Leaky Gut, and Autoimmune Diseases. 2022. Frontiers in Immunology.
Naviaux RK. Mitochondrial and metabolic features of salugenesis and the healing cycle. Mitochondrion. 2023 May;70:131-163. doi: 10.1016/j.mito.2023.04.003. Epub 2023 Apr 27
Naviaux RK. Metabolic features of the cell danger response. Mitochondrion. 2014 May;16:7-17. doi: 10.1016/j.mito.2013.08.006. Epub 2013 Aug 24.
Kraft S, Buchenauer L, Polte T. Mold, Mycotoxins and a Dysregulated Immune System: A Combination of Concern? Int J Mol Sci. 2021 Nov 12;22(22):12269. doi: 10.3390/ijms222212269
Lifetime Pesticide Use and Antinuclear Antibodies in Male Farmers From the Agricultural Health Study. 2019. Front. Immunol., 11 July 2019
